Если у взрослого пациента количество мочи за сутки не превышает 400 мл, это обозначают термином «олигурия», при выделении за сутки не более 100 мл мочи используют термин «анурия». Олигурия чаще возникает при острых воспалительных процессах в почках, острой почечной недостаточности или терминальной стадии хронической почечной недостаточности; анурия — при обструкции мочевых путей. Поскольку на кровоток почек оказывают влияние нервные и гормональные факторы, снижение диуреза может иногда наблюдаться и у здоровых людей, например, при испуге, травме. При заболеваниях почек, сопровождающихся снижением СКФ, возможно накопление в крови веществ, выведение которых обусловлено клубочковой фильтрацией. Это прежде всего мочевина и креатинин (азотистые шлаки). Повышение в крови уровня азотистых шлаков обозначают термином «азотемия». При резком уменьшении функционирующих нефронов в крови накапливаются вещества, называемые «уремическими токсинами». Последствием снижения СКФ может быть также нарушение состава внеклеточной жидкости, с задержкой натрия и воды, накоплением водородных ионов и развитием гиперкалиемии. В то же время не всегда тяжесть расстройств гомеостаза коррелирует со степенью снижения СКФ, Например, при остром повреждении клубочкового фильтра (остром нефритическом синдроме) нередко наблюдают повышение азотистых шлаков в крови, а также значительную задержку натрия, хотя при этом не определяется заметного снижения СКФ. При медленно прогрессирующих формах поражения почек в течение длительного периода может обнаруживаться лишь умеренное снижение СКФ и сохраняться постоянство гомеостаза, несмотря на значительное уменьшение массы функционирующих нефронов. Отсутствие постоянных закономерностей между степенью снижения СКФ и тяжестью повреждения нефрона объясняется индивидуальными особенностями адаптационных возможностей почек.
Увеличение скорости клубочковой фильтрации возможно при беременности, снижении онкотического давления плазмы, введении солевых растворов, а также при повышении тонуса выносящей артериолы и расслаблении приводящей артериолы (например, при сахарном диабете). Скорость клубочковой фильтрации в клинике определяют по клиренсу веществ. Клиренс (С) — объем плазмы, очищенной почками от какого-либо вещества, в единицу времени, рассчитывают по формуле: где и и Р — концентрация тест-вещества в моче и плазме соответственно, V — величина минутного диуреза. В этих целях можно использовать вещества, специально вводимые в кровь (например, инулин), либо определять клиренс по выведению циркулирующих в крови эндогенных веществ (креатинин). У здоровых людей средняя скорость клубочковой фильтрации после коррекции площади поверхности тела составляет 130±18 мл/мин у мужчин и 120±14 мл/мин — у женщин.
Скорость клубочковой фильтрации считается одним из важнейших показателей функций почек. Данная характеристика необходима для оценки работы почек и определения степени повреждения клубочков. На основании расшифровки результатов исследования СКФ можно определить функциональные возможности этого органа.
Скорость клубочковой фильтрации, или СКФ, принято оценивать по двум основным характеристикам:
- клиренсу креатинина;
- показателю сывороточного уровня;
Клиренсом принято называть объем плазмы, который почки могут высвободить от посторонних веществ в течение одной минуты.
Следует напомнить, что почки представляют собой своеобразный фильтр, через который проходит множество веществ. Следовательно, главной задачей этого органа является обеспечение вывода из организма вредных веществ и жидкости. При этом происходит фильтрация полезных веществ, которым следует остаться в организме.
Что такое СКФ
Прежде всего, стоит отметить, что клубочковая фильтрация является процессом, в результате которого через почечную мембрану осуществляется фильтрование жидкости с растворенными в ней веществами.
Скорость клубочковой фильтрации –это количественная характеристика процесса формирования первичной урины. На показатели влияют такие факторы:
- количество функционирующих нефронов;
- объем крови, проходящей через сосуды органа за конкретный период;
- общая площадь капилляров, участвующих в процессе фильтрации.
СКФ принято использовать для оценки такого показателя, как фильтрационная суммарная функция почек. СКФ показывает, какой объем крови может быть очищен от креатинина за одну минуту.
Снижение уровня СКФ будет свидетельствовать об уменьшении количества действующих нефронов. Причем скорость снижения этого показателя практически всегда является постоянной. Для расчета этого показателя сдается анализ крови на СКФ.
Сравнив полученные данные с нормальными значениями, можно определить способность почек справляться с функцией очистки крови от продуктов распада.
СКФ может измеряться такими единицами измерения, как клиренс инулина. В норме это вещество не выделяется, не метаболизируется, не реабсорбируется и не производится в почках. Кроме того, оно может без проблем фильтроваться в клубочках.
Для анализа клиренса необходима вся суточная моча. Единственным исключением является утренняя порция. Для оценки полученных результатов учитывается количества вещества в моче.
У мужчин нормальный показатель равен 18-21 мг/кг, у женщин – 15-18 мг/кг. Если в анализе выявлен меньший показатель, то это свидетельствует либо о наличии заболевания почек, либо о некорректном сборе мочи.
СКФ активно применяется в целях диагностики почечных заболеваний. Так, уменьшение этого показателя может свидетельствовать о возникновении хронической формы почечной недостаточности.
В свою очередь, повышение скорости фильтрации станет поводом заподозрить наличие сахарного диабета, красной волчанки, гипертензии и других заболеваний. Обнаружение патологий будет свидетельствовать о повреждении нефронов.
В результате этого некоторая часть нефронов погибает, что приводит к потере полезных веществ. Помимо этого, прекращение функционирования части нефронов является причиной задержки воды и токсинов в организме.
Канальцевая секреция в почках
Выделение некоторых конечных продуктов обмена веществ и чужеродных веществ обеспечивается, помимо фильтрации в клубочках, с помощью процесса секреции. К веществам, секретируемым клетками проксимального канальца, относятся фенолрот, парааминогиппурат (ПАГ), диодраст, пенициллины, сульфаниламиды, салицилаты и др. Данный процесс обусловлен функционированием специальных систем активного транспорта.
Органические вещества, секретируемые клетками проксимального сегмента нефрона
| Класс веществ | Вещество эндогенного происхождения | Вещество экзогенного происхождения |
| Органические кислоты | Желчные кислоты | Диодраст |
| Мочевая кислота | Индометацин | |
| Щавелевая кислота | ПАГ | |
| цАМФ | Салициловая кислота | |
| Фуросемид | ||
| Этакриновая кислота | ||
| Органические основания | Адреналин | Амилорид |
| Ацетилхолин | Атропин | |
| Гистамин | Морфин | |
| Серотонин | Хинин | |
| Тиамин |
В процессе концентрирования и разведения мочи участвуют все отделы канальцев и сосуды мозгового вещества почки, функционирующие как противоточная поворотная множительная система (ПМС). Противоточный механизм состоит в том, что движение канальцевой жидкости в нисходящем и восходящем коленях петли Генле происходит в противоположном направлении. Поворотный механизм осуществляется в колене петли Генле, где движение канальцевой жидкости получает обратное направление. Множительный эффект этой системы обусловлен нарастанием осмотического давления к вершине пирамид.
В норме около 65% профильтровавшейся жидкости реабсорбируется к концу проксимального канальца. В нисходящий отдел петли Генле поступает жидкость изотоническая плазме, так как в проксимальном отделе нефрона реабсорбируются и осмотические вещества (натрий, мочевина и др.). Стенка этого отдела петли проницаема для воды, но не проницаема для солей. В результате этого к вершине петли Генле нарастает осмолярная концентрация (вертикальный концентрационный градиент).
Осмотическая концентрация может достигать 1500 мосмоль/л.
В восходящем отделе петли Генле клетки активно реабсорбируют натрий, калий, хлор без воды, так как стенка нефрона непроницаема для воды. В дистальный сегмент канальца в результате поступает гипотоническая жидкость (200 мосмоль/л).
В собирательных трубках коркового и мозгового вещества почек под действием АДГ происходит факультативная реабсорбция воды и повышается концентрация мочи, поэтому в итоге образуется и выделяется гиперосмотическая моча (1500 мосмоль/л).
В механизме осмотического концентрирования мочи особую роль играет мочевина. В отличие от наружного мозгового вещества, где повышение осмолярности обусловлено, главным образом, натрием, во внутреннем мозговом веществе наряду с натрием имеет большое значение мочевина. Здесь имеется специальная система, обеспечивающая кругооборот мочевины. Мочевина, проходя по дистальным канальцам, верхним отделам собирательных трубок, не всасывается. Когда же моча достигает собирательных трубок мозгового вещества, мочевина под действием АДГ начинает усиленно реабсорбироваться, повышая осмотическое давление в интерстиции и способствуя тем самым обильной реабсорбции воды. Мочевина диффундирует по межклеточному веществу, проникает в просвет восходящего отдела петли Генле и движется по канальцу. Таким образом происходит кругооборот мочевины в почках.
При помощи специальных методов можно получить количественную характеристику функции в различных отделах нефрона (фильтрации — в клубочках, реабсорбции и секреции — в канальцах) и на основании полученных данных составить косвенное представление о степени тяжести структурных изменений в каждом из этих отделов. В основе этих методов лежит принцип определения клиренса, или коэффициента очищения плазмы крови от различных веществ.
Исследование секреторной функции почек
Для изучения секреторной функции почек исследуется почечный клиренс тех веществ, которые выводятся из организма только путем секреции. Этому требованию отвечает фенолрот, 94% которого выводится из организма путем канальцевой секреции.
Методика проведения пробы: утром натощак больной выпивает 400 мл воды или чая и через 15-20 мин мочится в унитаз. Затем ему внутривенно вводят 1 мл 0,6% раствора фенолфталеина и собирают две часовые порции мочи. В каждой порции определяют концентрацию фенолрота. В норме в первой порции экскретируется 40-60% препарата, во второй — 20-25%. Таким образом, за 2 часа из организма выводится около 60-85% фенолрота.
При заболеваниях почек и снижении секреторной функции почечных канальцев выведение краски замедляется и больший процент ее определяется во второй порции мочи.
Исследование парциальных функций почек
Причины изменения скорости клубочковой фильтрации
Скорость клубочковой фильтрации зависит от таких факторов:
- скорости кровотока в почках. Этот показатель говорит об объеме плазмы, протекающей за определенное время через нефроны и фильтрующейся в клубочках почек. О нормальном здоровье почек свидетельствует результат на уровне 600 мл/мин. Показатель ниже этого значения может свидетельствовать о наличии патологических процессов;
- уровня кровяного давления в почках. Если в приносящем сосуде давление будет выше, чем в выносящем, то этот факт станет свидетельством отсутствия каких-либо заболеваний;
- числа функционирующих нефронов. Уменьшение количества функционирующих нефронов означает наличие патологических процессов, которые могут влиять на структуру клеток почки. Такое отклонение от нормы является причиной уменьшения фильтрационной поверхности, размеры которой оказывают влияние на норму клубочковой фильтрации почек.
- медикаментозных препаратов, оказывающих воздействие на показатель креатинина. Прием таких медикаментов, как цефалоспорины, может повысить уровень креатинина, в результате чего увеличится СКФ.
Как улучшить фильтрацию
Восстановить фильтрацию почек крайне необходимо, особенно если имеет место стойкая гипертония. Вместе с мочой из организма вымываются излишки электролитов и жидкости. Именно их задержка и вызывает повышение АД.
Для улучшения почечной деятельности, в частности клубочковой фильтрации, специалисты могут назначить прием препаратов вроде:
Теобромина – слабый диуретик, который за счет увеличения почечного кровотока повышает фильтрационную деятельность; Эуфиллина – тоже диуретик, содержащий теофиллин (алкалоид) и этилендиамид.
Помимо приема препаратов необходимо привести в норму общее самочувствие пациента, восстановить иммунитет, нормализовать давление и пр.
Для восстановления почечных функций необходимо также сбалансированно питаться и соблюдать распорядок дня. Только комплексный подход поможет нормализовать фильтрационную деятельность почек.
Неплохо помогают в повышение почечной деятельности и народные методы вроде арбузной диеты, шиповникового отвара, мочегонных отваров и травяных настоев, чаев и пр. Но перед тем что бы что-то делать, нужно после консультации с нефрологом.
Клубочковая фильтрация — одна из основных характеристик, отображающих деятельность почек. Фильтрационная функция почек помогает врачам в диагностике заболеваний. Скорость клубочковой фильтрации указывает, есть ли повреждения клубочков почек и степень их поражения, определяет их функциональные возможности. Во врачебной практике существует множество методов определения этого показателя. Давайте разберемся, в чем их суть и которые из них самые эффективные.
Как определить СКФ
Скорость клубочковой фильтрации, как правило, определяется посредством вычислений, учитывающих соотношение креатинина в моче и крови.
Рассчитать скорость клубочковой фильтрации можно по специальным формулам. Для этого чаще всего используются калькуляторы или компьютерные программы. Учитывая такие возможности, расчет СКФ не создает особых проблем.
Для того чтобы определить скорость клубочковой фильтрации, часто используется проба Кокрофта-Голда. При сдаче данного анализа пациент должен выпить 1,5-2 стакана воды или чая на голодный желудок. За счет этого активизируется выработка мочи.
Спустя 20 минут больному необходимо полностью опорожнить мочевой пузырь. На протяжении следующего часа больному можно будет находиться в состоянии покоя. Далее осуществляется первый забор всей мочи. При этом необходимо отметить время забора.
Забор следующей порции мочи на определение СКФ осуществляется еще через час. Между процедурами больной должен сдать анализ крови. По полученным данным определяется, падает ли клиренс креатина.
Определить скорость клубочковой фильтрации почек также можно посредством формулы MDRD. На практике используется 2 версии этой формулы – полная и сокращенная.
В первом случае для проведения вычислений потребуются данные биохимических исследований. Сокращенная формула предусматривает применение только лишь данных по полу, возрасту, расе и уровню креатинина в сыворотке.
Определение скорости клубочковой фильтрации дает возможность сделать выводы относительно функционирования почек и стадии почечной недостаточности. Именно этот показатель является основой для составления прогноза течения болезни. На его основании осуществляется разработка схем лечения.
Нарушения фильтрации
За сутки нефроны отфильтровывают до 180 л первичной мочи. Вся кровь в организме за сутки успевает очиститься почками 60 раз.
Но некоторые факторы способны спровоцировать нарушение процесса фильтрации:
Снижение давления; Нарушения мочеоттока; Сужение артерии почки; Травматизация или повреждение мембраны, выполняющей фильтрующие функции; Повышение онкотического давления; Уменьшение числа «рабочих» клубочков.
Подобные состояния чаще всего становятся причиной нарушений фильтрации.
Как определить нарушение
Нарушение фильтрационной деятельности определяется посредством расчета ее скорости. Определить насколько в почках ограничена фильтрация можно по различным формулам. В целом процесс определения скорости сводится к сравнению уровня определенного контрольного вещества в моче и крови пациента.
Обычно в качестве сравнительного эталона используется инулин, являющийся полисахаридом фруктозы. Его концентрацию в моче сравнивают с содержанием в крови, а затем высчитывают содержание инсулина.
Чем больше инулина в урине по соотношению с его уровнем в крови, тем больше объем отфильтрованной крови. Этот показатель еще именуют инулиновым клиренсом и рассматривают в качестве величины очищенной крови. Но как рассчитать скорость фильтрации?
Формула расчета скорости клубочковой фильтрации почек выглядит следующим образом:
= СКФ (мл/мин),
где Мин – количество инулина в моче, Пин – содержание инулина в плазме, Vмочи – объем конечной урины, а СКФ – скорость клубочковой фильтрации.
Почечная деятельность также может высчитываться по формуле Кокрофта-Голта, которая выглядит так:
При измерении фильтрации у женщин, полученный результат нужно помножить на 0,85.
Довольно часто в клинических условиях при измерении СКФ используется клиренс креатинина. Подобное исследование еще называют пробой Реберга. Ранним утром пациент выпивает 0,5 литра воды и сразу опорожняет мочевой пузырь. После этого каждый час нужно мочеиспускаться, собирая мочу в разные емкости и отмечая длительность каждого мочеиспускания.
Затем исследуют венозную кровь и по специальной формуле вычисляют клубочковую фильтрацию:
Fi = (U1/p) х V1,
где Fi – клубочковая фильтрация, U1 – содержание контрольного компонента, р – уровень креатинина в крови, а V1 – длительность исследуемого мочеиспускания. По данной формуле каждый час производится расчет, на протяжении суток.
Симптомы
Признаки нарушения клубочковой фильтрации обычно сводятся к изменениям количественного (увеличение или уменьшение фильтрации) и качественного (протеинурия) характера.
К дополнительным признакам относят:
Понижение давления; Почечные застои; Гиперотечность, особенно в области конечностей и лица; Мочеиспускательные нарушения вроде урежения или учащения позывов, появление нехарактерного осадка или цветовые изменения; Боли в поясничной зоне Накопление в крови разного рода метаболитов и пр.
Падение давления обычно возникает при шоковых состояниях или недостаточности миокарда.
Симптомы нарушения клубочковой фильтрации в почках
Норма и отклонения
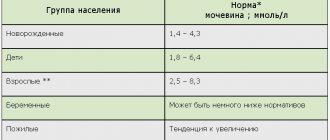
Показатель скорости клубочковой фильтрации в норме равен:
- 95-145 мл/мин у мужчин;
- 75-115 мл/мин у женщин.
У детей норма напрямую зависит от возраста:
- 2-8 дней – 39-60 мл/мин;
- 4-28 дней – 47-68 мл/мин;
- 1-3 месяца – 58-86 мл/мин;
- 3-6 месяцев – 77-114 мл/мин;
- 6-12 месяцев – 103-157 мл/мин;
- от 1 года – 127-165 мл/мин.
Отклонение от нормальных значений СКФ объясняется множеством факторов. В частности, снижение клубочковой фильтрации может возникнуть в результате следующих причин:
- сердечной недостаточности;
- недостаточность гормонов щитовидки;
- обильной рвоты или диареи;
- проблем в работе печени;
- злокачественной опухоли предстательной железы;
Устойчивое падение данного показателя при хронической форме болезни почек является свидетельством ярко выраженной ХПН. Если показатель СКФ упадет до 5 мл/мин, то это будет свидетельствовать о такой проблеме, как развитие терминальной стадии почечной недостаточности.
Расшифровка данных проведенных исследований позволяет получить следующие результаты:
- достоверный. Пациент имеет сниженный показатель СКФ, однако он превышен у пациентов, у которых почечная функция находится в норме;
- недостоверный. Такие результаты наблюдаются у пациентов с нестабильным уровнем сывороточного креатинина;
- сомнительный. Данный результат характерен для пациентов с предельными значениями таких характеристик, как возраст, а также масса и объем тела.
Значения СКФ для диагностики заболеваний
Скорость клубочковой фильтрации – это характеристика, от которой непосредственно зависит состояние здоровья. Этот показатель характеризует фильтрационную функцию почек. Кроме того, он может говорить о возможном развитии различных заболеваний.
Врач может сделать такой вывод в случае отклонения результатов анализа от общепринятой нормы. Методы диагностики, используемые в современной медицине, позволяют максимально точно определить СКФ в почках.
За счет этого специалист может поставить пациенту точный диагноз и назначить диализ или другие процедуры, которые позволяют устранить имеющиеся проблемы.
Обратите внимание!
Не всегда действие факторов почечных и внепочечных приводит к выраженному снижению СКФ и наоборот. Так, например при острых повреждениях почечного фильтра (ГН) наблюдают заметное возрастание в крови азотистых шлаков без выраженного снижения СКФ.
Или при медленно прогрессирующих заболеваниях СКФ долгое время не уменьшается, а количество функционирующих нефронов уже резко сократилось.
Причина: индивидуальные особенности адаптационных возможностей почек.
Увеличение СКФ
– беременность, снижение онкотического давления крови, введение солевых растворов, повышение тонуса выносящей артерии и снижение тонуса приносящего сосуда.
Определение СКФ
– по клиренсу
Клиренс (С) – объем плазмы, очищенной почками от количества вещества в единицу времени.
В норме: мужчины 130 ± 18мл/мин, женщины 120 ± 14 мл/мин
V
– величина минутного диуреза.
Тест-вещество:
а) специально вводится в кровь ( инулин );
Оставьте комментарий 16,892
Клубочковая фильтрация — одна из основных характеристик, отображающих деятельность почек. Фильтрационная функция почек помогает врачам в диагностике заболеваний. Скорость клубочковой фильтрации указывает, есть ли повреждения клубочков почек и степень их поражения, определяет их функциональные возможности. Во врачебной практике существует множество методов определения этого показателя. Давайте разберемся, в чем их суть и которые из них самые эффективные.
Строение нефрона
Моча представляет собой концентрат веществ, выведение которых из организма необходимо для поддержания постоянства внутренней среды. Это своего рода «отходы» жизнедеятельности, в том числе и токсичные, дальнейшее преобразование которых невозможно, а накопление вредно. Функцию выведения этих веществ выполняет мочевыделительная система, основной частью которой являются почки – биологические фильтры. Через них проходит кровь, освобождаясь от излишков жидкости и токсинов.
Нефрон – это составная часть почки, благодаря которой она выполняет свою функцию. В норме в почке около 1 млн. нефронов, и каждый образует некоторое количество мочи. Все нефроны соединены канальцами, по которым моча собирается в чашечно-лоханочную систему и выводится из организма по мочевыводящим путям.
На рис. 1 схематично изображено строение нефрона. А – почечное тельце: 1– приносящая артерия; 2– выносящая артерия; 3 – эпителиальные листки капсулы (внешний и внутренний); 4 – начало канальца нефрона; 5 – сосудистый клубочек. Б – собственно нефрон: 1 – капсула клубочка; 2 – каналец нефрона; 3 – собирательный каналец. Кровеносные сосуды нефрона: а – приносящая артерия; б – выносящая артерия; в – канальцевые капилляры; г – вена нефрона.
Рис. 1
При различных патологических процессах происходит обратимое или необратимое повреждение нефронов, вследствие чего некоторая часть из них может перестать выполнять свои функции. В результате происходит изменение выработки мочи (задержка токсинов и воды, потеря полезных веществ через почки и другие синдромы).
Что это такое?
В здоровом состоянии в структуре почки насчитывается 1−1,2 миллиона нефронов (составляющие почечной ткани), которые связываются с кровотоком через кровеносные сосуды. В нефроне находится клубочковое скопление капилляров и канальцы, которые принимают непосредственное участие в образовании урины — очищают кровь от продуктов обмена и корректируют ее состав, то есть в них фильтруется первичная моча. Этот процесс называется клубочковой фильтрацией (КФ). За день фильтруются 100−120 литров крови.
Схема клубочковой фильтрации почек.
Чтобы дать оценку работе почек, очень часто используется значение скорости клубочковой фильтрации (СКФ). Она характеризует количество выработанной первичной урины за единицу времени. Норма скоростных показателей фильтрации находится в пределах от 80 до 125 мл/мин (женщины — до 110 мл/мин, мужчины — до 125 мл/мин). У людей пожилого возраста показатель ниже. Если же у взрослого человека обнаружена СКФ ниже 60 мл/мин, это первый сигнал организма о начале развития хронической почечной недостаточности.
Почки и их клубочки: от нормы к патологии
Почки – важный орган, отвечающий за гомеостаз, а проще говоря, физиологическое равновесие человеческого организма. Их основная функция состоит в том, чтобы отфильтровать мочу и вывести ее из организма. За этот процесс отвечают почечные клубочки, каждый из которых представляет собой своеобразный пучок, состоящий из 50 капилляров. У взрослого человека около 1,5 млн таких клубочков и они ежедневно фильтруют от 120 до 180 литров жидкости.
Процесс почечной фильтрации носит пассивный характер и совершается под воздействием того гидростатического давления, которое создает работа сердца. Клубочек фильтрует плазму крови, очищая и процеживая ее от дефектных белков. В результате образуется так называемая первичная моча.
Самой главной характеристикой клубочковой фильтрации почек является скорость ее протекания. Она зависит как от общего состояния организма человека, так и от факторов, определяющих работу этого органа:
- величины фильтрационного давления, которое в норме должно составлять 20 мм. рт.ст. Это главный фактор, определяющий скорость фильтрации. Он действует как разность между тем давлением, которое возникает в клубочковых капиллярах и тем, которое оказывает сопротивление процессу фильтрации;
- проницаемости базальной мембраны, которая является базовой частью фильтра;
- площади капиллярной поверхности в каждом из клубочков.
Средние показатели нормальной скорости фильтрации 125 мл/мин для мужчин и 110 мл/мин для женщин – это определенный ориентир, который может быть скорректирован исходя из индивидуальных характеристик, учитывающих не только пол человека, но его возраст, массу тела, показатели крови и иные факторы. Норма клубочковой фильтрации почек, таким образом, устанавливается в процессе диагностического обследования.
Патологические изменения чаще всего связаны со снижением скорости фильтрации, реже – с ее ускорением. Но и тот и другой процесс представляет собой нарушение нормального функционирования организма и должен подлежать лечению.
Факторы, меняющие скорость клубочковой фильтрации почек
Скорость клубочковой фильтрации определяют несколько факторов:
- Скорость течения плазмы в почках — количество крови, которое притекает за единицу времени через приносящую артериолу в почечном клубочке. Нормальным показателем, если человек здоров, является 600 мл/мин (подсчет сделан на основе данных о среднестатистическом человеке, весом 70 кг).
- Уровень давления в сосудах. В норме, когда организм здоров, давление в приносящем сосуде выше, чем в выносящем. Иначе не происходит процесс фильтрации.
- Количество работоспособных нефронов. Есть патологии, которые влияют на клеточную структуру почки, вследствие чего сокращается количество дееспособных нефронов. Такое нарушение в дальнейшем вызывает сокращение площади фильтрационной поверхности, от размеров которой напрямую зависит СКФ.
Вернуться к оглавлению
Почечные (мальпигиевы) тельца и клубочковая фильтрация
Наряду с кровеносной системой почка обладает системой канальцев и трубочек. Структурной и функциональной единицей почки является нефрон, который состоит из почечного (мальпигиева) тельца, соединяющегося с почечным канальцем. В коре двух почек насчитывается порядка 2,4 млн почечных телец; каждое из них содержит клубочковый фильтр, с помощью которого кровь преобразовывается в клубочковый фильтрат. Прежде чем в почечных канальцах образуется моча, клубочковый фильтрат подвергается реабсорбции примерно на 90%. Окончательное концентрирование происходит в собирательных трубочках, направляющих мочу в почечную лоханку.
Каждое почечное тельце имеет сосудистый полюс и мочевой полюс. Сосудистый полюс — это место, где проксимальный конец почечного канальца образует слепой мешочек, к которому прикреплены примерно 30 капиллярных петель (составляющих клубочек); получается капсула (боуменова капсула) с двойной стенкой. В пространство между двумя стенками выходит клубочковый фильтрат; он оттекает в выносящий (эфферентный) почечный каналец, начало которого является мочевым полюсом. Фильтрационный барьер клубочков (его общая площадь достигает примерно 1 м2) включает в себя три слоя:
• эндотелий капилляров; • клетки висцерального (внутреннего) листка боуменовой капсулы (подоциты); • базальная мембрана, общая для эндотелиальных клеток и для подоцитов.
Из этих трех слоев особенно важная роль принадлежит базальной мембране и подоцитам. Базальная мембрана представляет собой густое переплетение коллагена и гликопротеинов. Что касается подоцитов с их многочисленными взаимопереплетенными выростами («ножками»), то между этими клетками имеются так называемые фильтрационные поры, пропускающие частицы ограниченного радиуса. Гломерулярный фильтр очищается подоцитами и мезангиальными клетками, которые располагаются между капиллярами и путем фагоцитоза удаляют отработанную базальную мембрану. По-видимому, подоциты и эндотелиальные клетки обеспечивают постоянное возобновление базальной мембраны.
Схема структуры почечного клубочка
Проба Реберга-Тареева
Проба Реберга-Тареева исследует уровень клиренса выработанного организмом креатинина — объем крови, из которого возможно отфильтровать почками 1 мг креатинина за 1 минуту. Измерить количество креатинина можно в свернувшейся плазме и моче. Достоверность исследования зависит от времени, когда анализ был собран. Исследование зачастую проводится так: урина собирается 2 часа. В ней замеряется уровень креатинина и минутный диурез (объем урины, который образуется за минуту). СКФ рассчитывают на основе полученных значений этих двух показателей. Менее часто используется метод сбора мочи за сутки и 6-часовые пробы. Независимо от того, какую методику использует врач, у пациента сутра, пока он не позавтракал, забирают кровь из вены для проведения исследования на клиренс креатинина.
Проба на клиренс креатинина назначается в таких случаях:
- болезненные ощущения в районе почек, отеки век и щиколоток;
- нарушение испускания мочи, урина темного цвета, с кровью;
- необходимо установить верную дозу медикаментов для терапии заболеваний почек;
- диабет 1 и 2 типа;
- гипертония;
- абдомиальное ожирение, синдром резистентности к инсулину;
- злоупотребление курением;
- сердечно-сосудистые заболевания;
- перед операцией;
- болезни почек в хронической форме.
Вернуться к оглавлению
Проба Кокрофта-Голда
Проба Кокрофта-Голда тоже устанавливает концентрацию креатинина в сыворотке крови, но отличается от описанной выше методикой забора материалов для анализа. Проба проводится так: сутра натощак пациент пьет 1,5−2 стакана жидкости (вода, чай), чтобы активизировать выработку урины. Через 15 минут больной справляет малую нужду в унитаз, чтобы очистить мочевой пузырь от остатков образований во время сна. Далее положен покой. Через час производится первый забор мочи и фиксируется его время. Вторая порция собирается в следующий час. Между этим у пациента производится забор крови из вены по 6−8 мл. Далее по полученным результатам определяется клиренс креатинина и количество урины, которое образуется за минуту.
Скорость клубочковой фильтрации по формуле MDRD
В данной формуле учитывается пол и возраст пациента, поэтому с ее помощью очень легко наблюдать как меняются почки с возрастом. Очень часто используется для диагностики нарушений функций почек у беременных. Сама формула выглядит так: СКФ = 11,33 * Crk — 1,154 * возраст — 0,203 * K, где Crk — количество креатинина в крови (ммоль/л), K — коэффициент, зависящий от пола (у женщин — 0,742). В том случае, если этот показатель в заключении анализа подан в микромолях (мкмоль/л), то его значение необходимо поделить на 1000. Главный недостаток этого метода расчета — неверные результаты при повышенной КФ.
Причины снижения и повышения показателя
Существуют физиологические причины изменения СКФ. Во время беременности уровень повышается, а когда организм стареет — понижается. Также провоцировать повышение скорости способна пища с большим содержанием белка. Если же у человека наблюдается патология почечных функций, то КФ способна как увеличиваться, так и снижаться, все зависит от конкретного заболевания. СКФ является наиболее ранним указателем нарушения функционирование почек. Интенсивность КФ снижается намного быстрее, чем теряется способность почек концентрировать мочу и в крови накапливаются азотистые шлаки.
Когда почки больны, сниженную фильтрацию крови в почках провоцируют нарушения структуры органа: снижается количество активных структурных единиц почки, коэффициент ультрафильтрации, происходят изменения в почечном кровотоке, уменьшается фильтрующая поверхность, происходит обструкция канальцев почек. Ее вызывают хронические диффузные, системные заболевания почек, нефросклероз на фоне артериальной гипертензии, острая печеночная недостаточность, тяжелая степень заболеваний сердца, печени. Кроме болезней почек, на СКФ влияют экстраренальные факторы. Снижение скорости наблюдается вместе с сердечной и сосудистой недостаточностью, после приступа сильной диареи и рвоты, при гипотиреозе, раковых заболеваниях простаты.
Повышение СКФ — более редкое явление, но проявляется при сахарном диабете на ранних стадиях, гипертонии, системном развитии красной волчанки, в начале развития нефротического синдрома. Также повысить скорость КФ способны медикаменты, которые влияют на уровень креатинина (цефалоспорин и похожие по действию на организм). Лекарство повышает его концентрацию в крови, поэтому при взятии анализа выявляются ложноповышенные результаты.
Нагрузочные пробы
В основе нагрузочных проб лежит способность почек к ускорению клубочковой фильтрации под влиянием определенных веществ. С помощью такого исследования определяется резерв КФ или почечный функциональный резерв (ПФР). Чтобы его узнать, применяется одноразовая (острая) нагрузка белком или аминокислотами либо они заменяются небольшим количеством допамина.
Нагрузка белками заключается в изменении рациона. Необходимо употребить 70−90 грамм белка из мяса (1,5 грамма белка на 1 килограмм массы тела), 100 грамм белков растительного происхождения или ввести аминокислотный набор внутривенно. У людей без проблем со здоровьем отмечается повышение СКФ на 20−65% уже через 1−2,5 часа после получения дозы белков. Среднее значение ПФР равно 20−35 мл в минуту. Если повышения не происходит, то, скорее всего, у человека нарушена проницаемость почечного фильтра или развиваются сосудистые патологии.
Важность проведения исследований
Важно следить за СКФ людям с такими заболеваниями:
- хроническое и острое течение гломерулонефрита, а также его вторичное появление;
- почечная недостаточность;
- воспалительные процессы, спровоцированные бактериями;
- поражение почек в результате системной красной волчанки;
- нефротический синдром;
- гломерулосклероз;
- почечный амилоидоз;
- нефропатия при диабете и т. д.
Эти болезни вызывают снижение СКФ задолго до проявления каких-либо функциональных нарушений почек, повышения уровня креатинина и мочевины в крови больного. В запущенном состоянии заболевания провоцируют необходимость пересадки почек. Поэтому чтобы предупредить развитие каких-либо патологий почек, необходимо регулярно проводить исследования их состояния.
Скорость клубочковой фильтрации является одним из основных показателей здоровья почек. На начальном этапе своего образования моча фильтруется как жидкость, содержащаяся в плазме крови в почечный клубочек, чрез находящиеся здесь мелкие сосуды в полость капсулы. Происходит это следующим образом:
капилляры почек выстланы изнутри плоским эпителием, между клетками которого находятся крошечные отверстия, диаметр которых не превышает 100 нанометров. Клетки крови не могут пройти через них, они слишком крупны для этого, тогда как содержащаяся в плазме вода и растворенные в ней вещества свободно проходят через этот фильтр,
следующий этап – это находящаяся внутри почечного клубочка базальная мембрана. Размер ее пор составляет не более 3 нм, а поверхность заряжена отрицательно. Основная задача базальной мембраны заключается в том, чтобы отделить от первичной мочи белковые образования, присутствующие в плазме крови. Полное обновление клеток базальной мембраны происходит не реже 1 раза в год,
и наконец первичная моча попадает на подоциты – отростки эпителия выстилающего капсулу клубочка. Размер пор, которые находятся между ними, составляет около 10 нм, а присутствующие здесь же миофибриллы действуют как насос, перенаправляя первичную мочу в капсулу клубочка.
Под скоростью клубочковой фильтрации, которая является главной количественной характеристикой данного процесса, подразумевают образующийся за 1 минуту в почках объем первоначальной мочи.
Физиологические механизмы клубочковой фильтрации,канальцевой рефбсорбиции и секреции.
Еще в 1842 г немецкий физиолог К. Людвиг предполагал, что мочеобразование состоит из 3-х процессов. В 20-х годах ХХ столетия американский физиолог А. Ричардс подтвердил это предположение.
Образование конечной мочи является результатом трех последовательных процессов:
I. В почечных клубочках происходит начальный этап мочеобразования — клубочковая, или гломерулярная ультрофильтрация безбелковой жидкости из плазмы крови в капсулу почечного клубочка, в результате чего образуется первичная моча.
II. Канальцевая реабсорбция — процесс обратного всасывания профильтровавшихся веществ и воды.
III. Секреция. Клетки некоторых отделов канальца переносят из внеклеточной жидкости в просвет нефрона (секретируют) ряд органических и неорганических веществ либо выделяют в просвет канальца молекулы, синтезированные в клетке канальца.
Образование мочи начинается с клубочковой фильтрации, т.е. переноса жидкости от гломерулярных капилляров в боуменову капсулу, при этом жидкость проходит через клубочковый фильтр.
Фильтрующая мембрана. Фильтрационный барьер в почечном тельце состоит из трех слоев: эндотелий гломерулярных капилляров, базальная мембрана и однорядный слой эпителиальных клеток, выстилающих капсулу Боумена. Первый слой, эндотелиальные клетки капилляров, перфорирован множеством отверствий («окон» или «фенестров»)(d пор 40 – 100 нм). Базальная мембрана это гелеподобное, бесклеточное ячеистое образование, состоящее из гликопротеинов и протеогликанов. Клетки эпителия капсулы, которые покоятся на базальной мембране, носят название подоцитов. У подоцитов необычное осьминогоподобное строение, в результате чего они имеют множество пальцевидных отростков, вдавленных в базальную мембрану. Щелевидные пространства между расположенными рядом пальцевидными отростками представляют собой проходы, по которым фильтрат, пройдя эндотелиальные клетки и базальную мембрану, проникает в боуменово пространство(d щелей между педикулами подоцитов 24-30 нм)
В базальной мембране имеются поры(d пор 2,9 – 3,7 нм), которые ограничивают прохождение форменных элементов крови, а также крупных молекул более 5-6 мм (молекул. вес больше 70000). Поэтому крупные белки, такие как глобулины (мол.вес 160000) и казеины (мол. вес 100000) в фильтрат не поступают. Альбумины плазмы крови (мол.вес около 70000) проходят в фильтрат в ничтожном количестве. В просвет капсулы нефрона проникает инулин около 22% яичного альбумина, 3% гемоглобина и менее 0,01 % сывороточного альбумина (в случае гемолиза) таким образом, происходит фильтрация. Свободному прохождению белков через гломерулярный фильтр препятствует отрицательно заряженные молекулы в веществе базальной мембраны и выстилке, лежащей на поверхности подоцитов, поскольку подавляющее число белков плазмы несет почти только отрицательные электрические заряды. При определенной форме патологии почки, когда на мембранах исчезает отрицательный заряд, становятся «проницаемыми» по отношению к белкам.
Проницаемость гломерулярного фильтра определяется минимальным размером молекул, которые способны фильтроваться. Зависит от:
1) размера пор
2) заряда пор (базальная мембрана – анионит)
3) гемодинамических условий
4) работы педикул подоцитов(в них имеются актомиозиновые нити) и мезангиальных клеток.
По своему составу первичная моча изотонична плазме крови. Неорганические соли и низкомолекулярные органические соединения (мочевина, мочевая кислота, глюкоза, аминокислоты, креатинин) — свободно проходят через клубочковый фильтр и поступают в полость капсулы Боумена. Основной силой, обеспечивающей возможность ультрафильтрации в почечных клубочках, является гидростатическое давление крови в сосудах, Его величина обусловлена тем, что приносящая артериола — больше по диаметру, чем выносящая, а также тем, что почечные артерии отходят от брюшного отдела аорты.
Площадь фильтрации в двух почках составляет 1,5 м2 на 100 г ткани (S тела 1,73 м2). Зависит от: 1) площади поверхности капилляров; 2) количества пор (больше, чем в любом другом органе; на их долю приходится до 30% поверхности эндотелиальных клеток);3) количества функционирующих нефронов.
Эффективное фильтрационное давление, от которого зависит скорость клубочковой фильтрации, определяется разностью между ГДК (гидростатическое давление крови) в капиллярах клубочка (у человека от 60-90 мм.рт.ст.) и противодействующими ему факторами — онкотическим давлением белков плазмы крови (ОДК равно 30 мм.рт.ст.) и гидростатическим давлением жидкости (или ультрафильтрата) или в капсуле клубочка около 20 мм.рт.ст.
ЭФД (эффективное фильтрационное давление). ЭФД = 70 мм.рт.ст. — (30 мм.рт.ст.+ 20 мм.рт.ст.) 3= 20мм.рт.ст.
ЭФД может варьировать от 20 до 30 мм.рт.ст. Фильтрация происходит только в том случае, если давление крови в капиллярах клубочков превышает сумму онкотического давления белков в плазме и давления жидкости в капсуле клубочка. При повышении фильтрационного давления диурез увеличивается, при понижении — уменьшается. Давление крови в капиллярах клубочков и кровоток через них почти не изменяются, так как при повышении системного артериального давления тонус приносящей артериолы возрастает, а при понижении системного давления ее тонус уменьшается (эффект Остроумова — Бейлиса).
Количество первичной мочи — 150-180 л/сутки. Через почки в сутки протекает 1700 литров крови.
Общая поверхность стенок капилляров клубочков через которые проходит фильтрация равна 1,5-2 м 2/100 г почки, т.е. равна поверхности тела.
Скорость клубочковой фильтрации 125 мл/мин у мужчин и 110мл/мин у женщин. Таким образом, около 180 литров в сутки. Средний общий объем плазмы в организме человека составляет примерно 3 л, это означает, что вся плазма фильтруется в почках около 60 раз в сутки. Способность почек фильтровать такой огромный объем плазмы дает возможность им экскретировать значительное количество конечных продуктов обмена веществ и очень точно регулировать элементный состав жидкостей внутренней среды организма. В почках человека за одни сутки образуется до 170 л фильтрата, а выделяется 1-1,5л конечной мочи, остальная жидкость всасывается в канальцах. Первичная моча изотонична плазме крови (т.е. это плазма крови без белков) Обратное всасывание веществ в канальцах состоит в том, чтобы вернуть все жизненно-важные вещества и в необходимых количествах из первичной мочи.
Молекулярные механизмы, участвующие в осуществлении процессов реабсорбции те же, что и механизмы, действующие при переносе молекул через плазматические мембраны в других частях организма это диффузия, активный и пассивный транспорт, эндоцитоз и пр. Есть два пути для движения реабсорбируемого вещества из просвета в интерстициальное пространство.
Первый — движение между клетками, т.е. через плотное соединение двух соседних клеток — это парацеллюлярный путь. Парацеллюлярная реабсорбция может осуществляться посредством диффузии или за счет переноса вещества вместе с растворителем. Второй путь реабсорбции — транцеллюлярный («через» клетку). В этом случае реабсорбируемое вещество должно преодолеть две плазматические мембраны на своем пути из просвета канальца к интерстициальной жидкости — люминальную (или апекальную) мембрану, отделяющую жидкость в просвете канальца от цитоплазмы клеток, и базолатеральную (или контрлюминальную) мембрану, отделяющую цитоплазму от интерстициальной жидкости. Трансцеллюлярный транспорт определяется термином активный, для краткости, хотя пересечение, по меньшей мере, одной из двух мембран осуществляется посредством первично или вторично активного процесса. Если вещество реабсорбируется против электрохимического и концентрационного градиентов, процесс называется активным транспортом. Различают два вида транспорта — первично-активный и вторично-активный. Первично-активным транспорт называется в том случае, когда происходит перенос вещества против электрохимического градиента за счет энергии клеточного метаболизма. Этот транспорт обеспечивается энергией получаемой непосредственно при расщеплении молекул АТФ. Примером служит транспорт ионов Na, который происходит при участии Na+,К+ АТФазы, использующей энергию АТФ. В настоящее время известны следующие системы первично активного транспорта: Na+, K+ — АТФаза; Н+-АТФаза; Н+,К+-АТФаза и Са+ АТФаза.
Вторично-активным называется перенос вещества против концентрационного градиента, но без затраты энергии клетки непосредственно на этот процесс, так реабсорбируются глюкоза, аминокислоты. Из просвета канальца эти органические вещества поступают в клетки проксимального канальца с помощью специального переносчика, который обязательно должен присоединить ион Na+. Этот комплекс (переносчик + органическое вещество + Na+) способствует перемещению вещества через мембрану щеточной каемки и его поступление внутрь клетки. Движущей силой переноса этих веществ через апикальную плазматическую мембрану служит меньшая по сравнению с просветом канальца концентрация натрия в цитоплазме клетки. Градиент концентрации натрия обусловлен непосредственным активным выведением натрия из клетки во внеклеточную жидкость с помощью Na+, К+ -АТФазы, локализованной в латеральных и базальных мембранах клетки. Реабсорбция Nа+ Cl-представляет наиболее значительный по объему и энергетическим затратам процесс.
Различные отделы почечных канальцев отличаются по способности всасывать вещества. С помощью анализа жидкостей из различных частей нефрона были установлены состав жидкости и особенности работы всех отделов нефрона.
Проксимальный каналец. В проксимальных извитых канальцах — реабсорбируется большая часть компонентов первичной мочи с эквивалентным количеством воды (объем первичной мочи уменьшается примерно на 2/3). В проксимальном отделе нефрона полностью реабсорбируются аминокислоты, глюкоза, витамины, необходимое количество белка, микроэлементы, значительное количество Na+, K+, Ca+, Mg+, Cl_, HCO2. Проксимальный каналец играет главную роль в возвращении всех этих профильтровавшихся веществ в кровь с помощью эффективной реабсорбции. Фильтруемая глюкоза практически полностью реабсорбируется клетками проксимального канальца, и в норме за сутки с мочой может выделяться незначительное ее количество (не более 130 мг). Глюкоза движется против градиента из просвета канальца через люминальную мембрану в цитоплазму посредством системы котранспорта с натрием. Это движение глюкозы опосредовано участием переносчика и является вторично активным транспортом, поскольку энергия, необходимая для осуществления движения глюкозы через люминальную мембрану, вырабатывается за счет движения натрия по его электрохимическому градиенту, т.е. посредством котранспорта. Данный механизм котранспорта столь мощный, что позволяет полностью всасывать всю глюкозу из просвета канальца. После проникновения в клетку глюкоза должна преодолеть базолатеральную мембрану, что происходит посредством независимой от участия натрия облегченной диффузии, это движение по градиенту поддерживается за счет высокой концентрации глюкозы, накапливающейся в клетке, вследствие активности люминального процесса котранспорта. Чтобы обеспечить активную трансцеллюлярную реабсорбцию, функционирует система: с наличием 2 мембран, которые асиметричны по отношению к присутствию переносчиков глюкозы; энергия выделяется только при преодолении одной мембраны, в данном случае люминальной. Решающий фактор, состоит в том, что весь процесс реабсорбции глюкозы зависит в конечном счете от первично активного транспорта натрия. Вторично активной реабсорбции при котранспорте с натрием через люминальную мембрану, тем же способом что и глюкоза реабсорбируются аминокислоты, неорганический фосфат, сульфат и некоторые органические питательные вещества. Необходимо обратить внимание на тот факт, что путь реабсорбции белка значительно отличается от способов всасывания питательных веществ, о которых шла речь выше. Низкомолекулярные белки реабсорбируются путем пиноцитоза в проксимальном сегменте. Реабсорбция белка начинается с эндоцитоза (пиноцитоза) на люминальной мембране. Этот энергозависимый процесс инициируется связыванием молекул профильтровавшегося белка со специфическими рецепторами на люминальной мембране. Обособленные внутриклеточные пузырьки, появившиеся в ходе эндоцитоза, сливаются внутри клетки с лизосомами, чьи ферменты расщепляют белки до низкомолекулярных фрагментов — дипептидов и аминокислот, которые удаляются в кровь через базолатеральную мембрану. Выделение белков с мочой в норме составляет не более 20 — 75 мг в сутки, а при заболевании почек оно может возрастать до 50 г в сутки (протеинурия).
Увеличение выделения белков мочой (протеинурия) может быть обусловлено нарушением их реабсорбции либо фильтрации.
Неионная диффузия — слабые органические кислоты и основания плохо диссоциируют. Растворяются в липидном матриксе мембран и реабсорбируются по концентрационному градиенту. Степень их диссоциации зависит от рН в канальцах: при его снижении диссоциация кислотуменьшается, оснований повышается. Реабсорбция кислот увеличивается, оснований – уменьшается. При возрастании рН – наоборот. Это используют в клинике для ускорения выведения ядовитых веществ – при отравлении барбитуратами защелачивают кровь. Это увеличивает их содержание в моче.
Петля Генле.В петле Генле в целом всегда реабсорбируется больше натрия и хлора (около 25% фильтруемого количества), чем воды (10% объема профильтровавшейся воды). Это является важным отличием петли Генле от проксимального канальца, где вода и натрий реабсорбируются практически в равных пропорциях. Нисходящая часть петли не реабсорбирует натрий или хлор, но она обладает весьма высокой проницаемостью для воды и реабсорбирует ее. Восходящая же часть(как тонкий, так и толстый ее участок) реабсорбирует натрий и хлор и практически не реабсорбирует воду, поскольку она совершенно не проницаема для нее. Реабсорбция хлорида натрия восходящей частью петли отвечает за реабсорбцию воды в нисходящей ее части, т.е. переход хлорида натрия из восходящей части петли в интерстициальную жидкость увеличивает осмолярность этой жидкости, а это влечет за собой большую реабсорбцию воды посредством диффузии из водопроницаемой нисходящей части петли. Поэтому этот участок канальца получил название разводящий сегмент.
В результате жидкость будучи уже гипоосмотичной в восходящей толстой части петли Генле(вследствие выхода натрия), поступает в дистальный извитой каналец, где продолжается процесс разведения и она становится еще более гипоосмотичной, так как в последующих отделах нефрона органические вещества не всасываются в них реабсорбируются только ионы и Н2О.
Таким образом, можно утверждать, что дистальный извитой каналец и восходящая часть петли Генле функционируют как сегменты, где происходит разведение мочи. По мере продвижения по собирательной трубке мозгового вещества канальцевая жидкость становится все более и более гиперосмотичной, т.к. реабсорбция натрия и воды продолжается и в собирательных трубках, в них происходит формирование конечной мочи (концентрированной, за счет регулируемой реабсорбции воды и мочевины. Н2О переходит в интерстициальное вещество согласно законам осмоса, т.к. там более высокая концентрация веществ. Процент реабсорбции воды может широко варьировать в зависимости от водного баланса данного организма.
Дистальная реабсорбция. Факультативная, регулируемая.
Особенности:
1. Стенки дистального сегмента плохо проницаемы для воды.
2. Здесь активно реабсорбируется натрий.
3. Проницаемость стенок регулируется: для воды — антидиуретическим гормоном, для натрия — альдостероном.
4.Происходит процесс секреции неорганических веществ.
В дистальном сегменте происходит окончательное концентрирование мочи с помощью особого механизма – поворотно-противоточно-множительного.
Широко распространен в природе: в конечностях арктических животных кровь в параллельно расположенных артериях и венах течет таким образом, что теплая артериальная кровь согревает холодную венозную, возвращающуюся к сердцу (противоточный теплообменник). Поступление в стопу артериальной крови с низкой температурой ограничивает теплоотдачу.
Норма скорости клубочковой фильтрации. Расшифровка результата (таблица)
Скорость клубочковой фильтрации зависит от возраста и от пола человека. Обычно ее измеряют следующим образом: после того, как пациент утром просыпается, ему дают выпить примерно 2 стакана воды. Спустя 15 минут он мочится обычным образом, отмечая время, когда мочеиспускание заканчивается. Пациент ложится в постель и спустя ровно час после окончания мочеиспускания снова мочится, уже собирая мочу. Через полчаса после окончания мочеиспускания у пациента производят забор крови из вены – 6-8 мл. Спустя час после мочеиспускания пациент снова мочится и снова собирает в отдельную емкость порцию мочи. Скорость клубочковой фильтрации определяется по объему собранной мочи в каждой порции и по клиренсу эндогенного креатинина в сыворотке крови и в собранной моче.
У нормального здорового человека средних лет СКФ в норме составляет:
- у мужчин – 85-140 мл/мин,
- у женщин — 75-128 мл/мин.
Затем скорость клубочковой фильтрации начинает снижаться – за 10 лет примерно на 6.5 мл/мин.
Скорость клубочковой фильтрации определяют при подозрении на целый ряд заболеваний почек – именно она позволяет достаточно быстро определить проблему еще до того, как в крови повысится уровень мочевины и креатинина.
Начальной стадией хронической почечной недостаточности считается снижение скорости клубочковой фильтрации до 60 мл/мин. Почечная недостаточность может быть компенсированной – 50-30 мл/мин и декомпенсированной, когда СКФ падает до 15 мл/мин и ниже. Промежуточные значения СКФ называются субкомпенсированной почечной недостаточностью.
Если норма скорости клубочковой фильтрации снижается значительно, то требуется проведение дополнительного обследования пациента для того чтобы выяснить, нет ли у него повреждения почек. Если результаты обследования ничего не показывают, пациенту в качестве диагноза указывают снижение скорости клубочковой фильтрации.
Скорость клубочковой фильтрации в норме для обычных людей и для беременных женщин:
Если скорость клубочковой фильтрации повышена, что это значит?
Если скорость клубочковой фильтрации отличается от нормы в сторону повышения, это может говорить о развитии в организме пациента следующих заболеваний:
- системная красная волчанка,
- гипертония,
- нефротический синдром,
- сахарный диабет.
Если скорость клубочковой фильтрации вычисляется по клиренсу креатинина, то нужно помнить о том, что прием некоторых лекарственных препаратов может привести к повышению его концентрации в анализах крови.
Актуальность
Скорость клубочковой фильтрации – это, как раз, количество обработанной жидкости. Именно благодаря измерению скорости клубочковой фильтрации или СКФ удаётся узнать, насколько эффективно почки выполняют свою работу и не нужна ли им помощь. Всё дело в том, что при заболевании почек нефроны начинают погибать. Чем больше их погибает, тем большая нагрузка ложится на оставшихся и тем быстрее погибают они. В результате, почки начинают гораздо хуже справляться со своей работой и в скором времени можно будет на себе ощутить наличие заболевания, от которого срочно требуется избавиться.
Если скорость клубочковой фильтрации понижена, что это значит?
К тому, что снижается норма скорости клубочковой фильтрации, могут привести следующие патологии:
- сердечнососудистая недостаточность,
- обезвоживание организма вследствие рвоты и диареи,
- пониженная функция щитовидной железы,
- заболевания печени,
- острый и хронический гломерулонефрит,
- опухоли предстательной железы у мужчин.
Устойчивое снижение скорости клубочковой фильтрации до 40 мл/мин принято называть выраженной почечной недостаточностью, снижение до 5 мл/мин и меньше является терминальной стадией хронической почечной недостаточности.
Скорость клубочковой фильтрации (СКФ) — чувствительный показатель функционального состояния почек, её снижение считают одним из ранних симптомов нарушения функции почек. Уменьшение СКФ, как правило, наступает значительно раньше, чем снижение концентрационной функции почек и накопление в крови азотистых шлаков. При первичных клубочковых поражениях недостаточность концентрационной функции почек выявляют при резком снижении СКФ (приблизительно на 40-50%). При хронических пиелонефритах поражается преимущественно дистальный отдел канальцев, и фильтрация уменьшается позднее, чем концентрационная функция канальцев. Нарушение концентрационной функции почек и иногда даже незначительное повышение содержания в крови азотистых шлаков у больных с хроническим пиелонефритом возможно при отсутствии снижения СКФ.
На СКФ оказывают влияние экстраренальные факторы. Так, СКФ снижается при сердечной и сосудистой недостаточности, обильной диарее и рвоте, гипотиреозе, механическом затруднении оттока мочи (опухоли предстательной железы), поражении печени. В начальной стадии острого гломерулонефрита снижение СКФ происходит не только вследствие нарушения проходимости клубочковой мембраны, но и в результате расстройств гемодинамики. При хроническом гломерулонефрите снижение СКФ может быть обусловлено азотемической рвотой и диареей.
Стойкое падение СКФ до 40 мл/мин при хронической почечной патологии указывает на выраженную почечную недостаточность, падение до 15-5 мл/мин — на развитие терминальной ХПН.
Некоторые лекарства (например, циметидин, триметоприм) снижают тубулярную секрецию креатинина, способствуя повышению его концентрации в сыворотке крови. Антибиотики группы цефалоспоринов, вследствие интерференции, приводят к ложноповышенным результатам определения концентрации креатинина.
Лабораторные критерии стадий хронической почечной недостаточности
Креатинин крови, ммоль/л
СКФ, % от должной
Повышение СКФ наблюдают при хроническом гломерулонефрите с нефротическим синдромом, в ранней стадии гипертонической болезни. Следует помнить, что при нефротическом синдроме величина клиренса эндогеного креатинина не всегда соответствует истинному состоянию СКФ. Это связано с тем, что при нефротическом синдроме креатинин выделяется не только клубочками, но и секретируется изменённым канальцевым эпителием, и поэтому Коч. эндогенного креатинина может до 30% превышать истинный объём клубочкового фильтрата.
На величину клиренса эндогенного креатинина оказывает влияние секреция креатинина клетками канальцев почек, поэтому его клиренс может значительно превышать истинную величину СКФ, особенно у пациентов с заболеваниями почек. Для получения точных результатов чрезвычайно важно полностью собрать мочу за точно установленный промежуток времени, неправильный сбор мочи приведёт к ложным результатам.
В ряде случаев для повышения точности определения клиренса эндогенного креатинина назначают антагонисты Н2-гистаминовых рецепторов (обычно циметидин в дозе 1200 мг за 2 ч до начала сбора суточной мочи), которые блокируют тубулярную секрецию креатинина. Клиренс эндогенного креатинина, измеренный после приёма циметидина, практически равен истинной СКФ (даже у пациентов с умеренной и тяжёлой почечной недостаточностью).
Для этого необходимо знать массу тела больного (кг), возраст (лет) и концентрацию креатинина в сыворотке крови (мг%). Первоначально прямой линией соединяют возраст пациента и его массу тела и отмечают точку на линии А. Затем отмечают концентрацию креатинина в сыворотке крови на шкале и соединяют её прямой линией с точкой на линии А, продолжая её до пересечения со шкалой клиренса эндогенного креатинина. Точка пересечения прямой линии со шкалой клиренса эндогенного креатинина соответствует СКФ.
Канальцевая реабсорбция. Канальцевую реабсорцию (КР) рассчитывают по разнице между клубочковой фильтрацией и минутным диурезом (Д) и вычисляют в процентах к клубочковой фильтрации по формуле: КР = [(СКФ-Д)/СКФ]×100. В норме канальцевая реабсорбция колеблется от 95 до 99% клубочкового фильтрата.
Канальциевая реабсорбция может значительно меняться в физиологических условиях, снижаясь до 90% при водной нагрузке. Выраженное снижение реабсорбции происходит при форсированном диурезе, вызванном мочегонными средствами. Наибольшее снижение канальцевой реабсорбции наблюдают у больных несахарным диабетом. Стойкое уменьшение реабсорбции воды ниже 97-95% наблюдают при первично и вторично сморщенной почке и хронических пиелонефритах. Реабсорбция воды может также уменьшаться при острых пиелонефритах. При пиелонефритах реабсорбция снижается раньше уменьшения СКФ. При гломерулонефритах реабсорбция снижается позднее, чем СКФ. Обычно одновременно со снижением реабсорбции воды выявляют недостаточность концентрационной функции почек. В связи с этим понижение реабсорбции воды в функциональной диагностике почек большого клинического значения не имеет.
Повышение канальцевой реабсорбции возможно при нефритах, нефротическом синдроме.
Ежедневно из организма человека выделяется 70-75% всей потребляемой в течение суток жидкости. Эту работу совершают почки. Функционирование этой системы зависит от факторов, одним из которых остается клубочковая фильтрация.
Причины снижения
Клубочковая фильтрация – это процесс по переработке поступающей в почки крови, протекающий в нефронах. За день кровь проходит очищение 60 раз. Давление в норме составляет 20 мм рт.ст. Скорость фильтрации зависит от площади, которую занимают капилляры нефронов, давления и мембранной проницаемости.
При нарушении клубочковой фильтрации может произойти два процесса: снижение и повышение функции.
Снижение клубочковой активности может быть вызвано факторами, как связанными с почками, так и внепочечными:
- гипотония;
- суженная почечная артерия;
- высокое онкотическое давление;
- повреждение мембран;
- снижение числа клубочков;
- нарушенный мочевой отток.
Факторы, стимулирующие развитие нарушений клубочковой фильтрации, становятся причиной дальнейшего развития болезней:
- понижение давления происходит при стрессовых состояниях, при выраженном болевом синдроме, ведет к сердечной декомпенсации;
- сужение артерий приводит к гипертонии, отсутствию мочи с выраженной болезненностью;
- анурия приводит к полному прекращению фильтрации.
Сокращение площади клубочков может быть связано с воспалительными процессами, склерозированием сосудов.
При гипертонии, сердечной декомпенсации проницаемость мембраны увеличивается, но сокращается фильтрация: часть клубочков отключается от выполнения функции.
Если проницаемость клубочков повышена, выход белка может увеличиваться. Это становится причиной протеинурии.
Понятие о клубочковой фильтрации
Процесс образования мочи состоит из нескольких этапов. На каждом из этапов может произойти сбой, приводящий к нарушению функции всего органа. Первый этап образования мочи называется клубочковой фильтрацией.
Ее осуществляет почечное тельце. Оно состоит из сети мелких артерий, сформированных в виде клубочка, окруженного двуслойной капсулой. Внутренний листок капсулы плотно прилегает к стенкам артерий, образуя почечную мембрану (гломерулярный фильтр, от лат. glomerulus – клубочек).
Он состоит из следующих элементов:
- эндотелиальные клетки (внутренняя «выстилка» артерий);
- эпителиальные клетки-капсулы, образующие внутренний ее листок;
- прослойка из соединительной ткани (базальная мембрана).
Именно через почечную мембрану происходит выделения воды и различных веществ, и от ее состояния зависит, насколько полноценно почки выполняют свою функцию.
Крупные (белковые) молекулы и клеточные элементы крови через почечную мембрану не проходят. При некоторых заболеваниях они все же могут через нее проходить из-за повышенной ее проницаемости и попадать в мочу.
Раствор ионов и мелких молекул в отфильтрованной жидкости носит название первичной мочи. Содержание веществ в ее составе очень низкое. Она сходна с плазмой, из которой удален белок. В почках фильтруется от 150 до 190 литров первичной мочи за одни сутки. В процессе дальнейшего преобразования, которое первичная моча претерпевает в канальцах нефрона, ее окончательный объем уменьшается примерно в 100 раз, до 1,5 литров (вторичная моча).
Увеличенная фильтрация
Нарушение клубочковой фильтрации может наблюдаться как на понижение, так и на увеличение роста скорости. Такое нарушение функции небезопасно. Причинами могут быть:
- сниженное онкотическое давление;
- изменения давления в исходящей и приходящей артериоле.
Такие спазмы могут наблюдаться при заболеваниях:
- нефрит;
- гипертония;
- введение незначительной дозировки адреналина;
- нарушении кровяной циркуляции в периферийных сосудах;
- разжижение крови;
- обильное введение жидкости в организм.
Любые нарушения, связанные с клубочковой фильтрацией, должны быть под вниманием врача. Анализ на их выявление обычно назначается при уже имеющихся подозрениях на болезни почек, сердца и другие патологии, косвенно приводящие к почечной дисфункции.
Как определить?
Для выявления скорости фильтрации в почках назначается проба. Она состоит в определении нормы клиренса, т.е. веществ, которые фильтруются в плазме крови и не проходят реабсорбцию или секрецию. Одно из таких веществ — креатинин.
В норме клубочковая фильтрация составляет 120 мл за минуту. Однако допустимы колебания в диапазоне от 80 до 180 мл в минуту. Если объем выходит за эти пределы, нужно искать причину.
Ранее в медицине проводили другие пробы по определению нарушений клубочкового функционирования. За основу брались вещества, которые вводились внутривенно. Несколько часов наблюдается, как осуществляется их фильтрации. Плазма крови бралась для исследования, в ней определяли концентрацию вводимых веществ. Но этот процесс затруднительный, поэтому сегодня прибегают к облегченному варианту проб с измерением уровня креатинина.
Как происходит фильтрация мочи
Чтобы понять процесс фильтрации мочи в почках, необходимо провести краткий экскурс в строение и функции этого парного органа.
Выделяют следующие основные функции почек:
- Мочеобразование;
- Выведение различных веществ и очищение крови;
- Контроль циркуляции крови;
- Контроль над электролитическим балансом;
- Контроль гомеостаза.
Почки выглядят как бобы, благодаря своей форме. На каждой из почек есть небольшая выемка (так называемые «ворота»), через которые можно попасть в заполненную жировой прослойкой зону. Также в этой пазухе располагаются сосуды, нервы и чашечно-лоханочный аппарат. Из ворот отходят мочеточники и крупные сосуды.
Почки состоят примерно 1 миллиона нефронов (так называют структурно-функциональную единицу почки) – набор клубочков и канальцев. Конкретно в канальце и производится фильтрация – моча отделяется от крови и накапливается в мочевом пузыре.
Клубочковая фильтрация довольно проста:
- Это пассивный процесс. Под давлением жидкостей, оказываемым работой сердца, жидкость отжимается и фильтруется из клубочковых мембран.
- Далее нефроны фильтруют жидкость, при этом полезные вещества идут обратно в кровь, а всё лишнее – в виде мочи скапливается в мочевом пузыре.
- Моча образовывается со средней скоростью 1 мл в минуту.