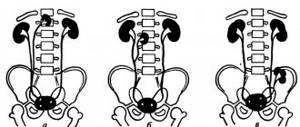
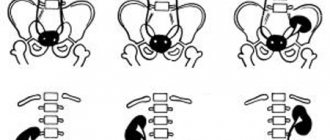
Визуально лоханки почек представляют собой тип воронки, образованной малой и большой чашей. Лоханочная система почек служит своеобразным резервуаром для сбора жидкости, которая затем выводится наружу. Являясь частью общей коллекторной системы организма, чашки и лоханки соединяются суженой шейкой.
Важно! Узкий шеечный переход при выведении конкрементов закупоривается камнем и происходит расширение чашки, шейки, лоханки. Патология имеет название каликоэктазии и вызывает неприятные болезненные ощущения
Внутренняя часть почечной лоханки выстлана слизистой оболочкой, стенки – это гладкие мышечные ткани продольного и поперечного типа. За счет сокращения гладкомышечных структур моча передвигается по мочевым путям и выводится наружу. Особенность строения почки в непроницаемости стенок для жидкости, поэтому моча никак не может попасть за пределы мочевыводящей системы.
Строение и функции
Чашечки мозгового слоя паренхимы соединены с естественным мочеприемником узкими образованиями — шейками. Лоханка имеет вид воронки с расширенной стороной кнаружи почки, а стоком — в ворота и мочеточник.
К накопительным структурам почечной паренхимы относятся:
- малые чашечки — общее количество варьируется от 6 до 12;
- большие чашечки — их в почке человека 2–4;
- лоханка.
Начиная с меньших образований, чашечки сливаются между собой и образуют большие по объему структуры. Роль лоханки сводится к накоплению и продвижению образовавшейся мочи по мочеточникам.
В случае затруднения оттока по мочевым путям наступает патологическое расширение, затем увеличиваются размеры шеек больших чашечек. Процесс называется каликоэктазией.
Почечная лоханка внутри покрыта слизистой оболочкой из эпителиальных клеток. Этот вид эпителия относится к двухслойному с базальным и поверхностным слоями. Тип клеток называют переходным. Они способны изменяться в зависимости от степени наполнения лоханки.
При гистологическом исследовании переходного эпителия видны ядра клеток, похожие на пузырьки, зерна внутри цитоплазмы. Чаще всего цитоплазма желтого цвета, потому что это вызвано характерными для мочи пигментами. По форме эпителий почечных лоханок может иметь вид клеток:
- хвостатых,
- веретенообразных,
- грушевидных,
- овальных.
Точно установить, какой тип эпителия слущивается в мочу, важно для диагностики уровня воспаления мочевыделительных органов. Типичные клетки обнаруживаются при катаральном пиелите, когда воспаление лоханки почки не затрагивает глубокие слои.
В случае гнойного пиелита эпителий подвергается дистрофическому изменению, чаще всего — жировому перерождению
В стенке находятся гладкие и поперечные мышечные пучки. Такое строение позволяет обеспечить:
- надежную непроницаемость, полную изоляцию собранной мочи, в норме она не может попасть за пределы почки;
- проталкивать накопленную жидкость в мочеточники, вызывая перистальтические движения сокращением продольных и поперечных мышц.
Дальнейшее ведение пациента
Обнаруженная увеличена почечная лоханка требует динамического наблюдения. Если причиной ее развития является другое заболевание (пиелонефрит, мочекаменная болезнь, онкологический процесс), то необходимо сосредоточиться на его лечении. Обычно эффективная терапия (использование антибиотиков, уросептиков, проведение литотрипсии) позволяет стабилизировать размеры лоханки, и добиться частичного регресса.
Оперативное лечение показано, если обнаружено врожденную пиелоэктазию у новорождённого, 3 степень расширения (гидронефроз), развитие коралловидного камня или полную обтурацию мочеточника. Большинство современных методик вмешательств являются лапароскопическими, что позволило проводить пластику лоханки с гораздо более низкой частотой осложнений.
Пациентам после операции рекомендуется регулярное проведение ультразвуковой диагностики мочевыделительной системы (1 раз в год). Это позволяет провести профилактику повторного развития пиелоэктазии, которое случается приблизительно в 5-7% пациентов.
Как лечить расширенную лоханку почки?
Пиелоэктозия, – расширение почечной лоханки. Обычно обнаруживается при УЗИ. IMG_5478
Врачи урологи считают, что это расширение возникает при наличии препятствия для оттока мочи из почки. Иногда пиелоэктозия может быть транзиторной (временной) из-за закупорки мочеточника сгустком слизи или гноя и может пройти после рассасывания сгустка. Но всё же чаще обнаруженная пиелоэктозия оказывается постоянной. Такая пиелоэктозия со временем нарушает работу почек, в результате чего развивается заболевание – гидронефроз. Гидронефроз – это более расширенное понятие, чем просто пиелоэктозия, так как включает функциональные и анатомические изменения уже во всей почке, а не только в почечной лоханке.
Чтобы понять, что происходит в почке при пиелоэктозии и гидронефрозе, надо иметь представление об анатомии и особенностях работы почек.
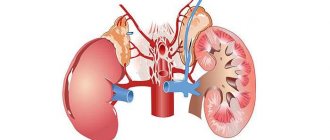
Почки – парный орган. Длина почки у взрослого человека – 12-13см, вес в среднем 150-200г. По поверхности почка прикрыта плотной капсулой, а под ней находится особая ткань – паренхима почки. Эта паренхима содержит множество специфических образований – клубочков и канальцев. Именно в них происходит фильтрация крови и формирование мочи. Образующаяся в клубочках и канальцах моча попадает сначала в так называемые почечные чашечки, а уже оттуда – в почечную лоханку. Почечная лоханка – это тонкостенная полость. Стенка её состоит из трех слоев: наружного из соединительной ткани, среднего-из мышечной ткани, и внутреннего – из эпителия.
Лоханка обычно имеет конусовидную форму, её емкость в норме составляет в среднем 5мл. Сужаясь, лоханка переходит мочеточник. За счет сокращений почечной лоханки моча в мочеточник, затем оттуда собирается в мочевом пузыре и выделяется по мочеиспускательному каналу из организма.
Если имеется какое-либо препятствие для эвакуации мочи из почки, возникает задержка и накопление мочи в лоханке. Лоханка расширяется. Такое расширение и называется пиелоэктозией.
Препятствия для оттока мочи могут возникать при переходе из лоханки в мочеточник, в самом мочеточнике, в мочевом пузыре.
Расширенная лоханка начинает нарушать работу всей почки. Из-за накопления мочи и давления расширенной лоханки происходит атрофия паренхимы, разрушение клубочков и канальцев. Нарушается не только выделение мочи, но и ее образование. В таких случаях уже говорят о таком заболевании, как гидронефроз. Разрушения паренхимы почки являются необратимым процессом и в итоге могут привести к почечной недостаточности.
Причины, нарушающие выделение мочи из лоханки могут быть врожденными (первичный гидронефроз) и приобретенными (вторичный гидронефроз). Врожденные причины, как правило, связаны с аномалиями развития в области почки и мочеточника. Это могут быть какие-то клапаны, «язычки» из соединительной ткани или эпителия в лоханке и мочеточнике. Иногда имеются дополнительные кровеносные сосуды, проходящие около мочеточника и сдавливающие его. С врожденным гидронефрозом детские урологи сталкиваются не так уж редко. Иногда врожденный гидронефроз обнаруживается даже у плода во время ультразвукового обследования беременной.
Приобретенные причины обычно связаны с мочекаменной болезнью, опухолями, рубцово-спаечными процессами на любом участке мочевыделительной системы. Камни закупоривают просвет мочеточника, а опухоли, спайки могут сдавить мочеточник снаружи. И в том, и в другом случае моча остается в лоханке, что и приводит к ее расширению.
Гидронефроз, особенно в начальной стадии, может протекать бессимптомно и обнаруживается случайно, на УЗИ. Но чаще пациенты жалуются на тупые, ноющие боли в области соответствующей почки. Иногда наблюдаются почечные колики, то есть приступы обострения болей. При присоединении инфекции наблюдается повышение температуры тела.
При прогрессировании процесса болей уже не бывает. Наблюдаются изменения анализа мочи.
При одностороннем гидронефрозе пациент вообще может не предъявлять жалоб и чувствовать себя вполне удовлетворительно за счет того, то работа пораженной почки компенсируется второй, здоровой почкой. При двустороннем гидронефрозе процесс идет более тяжело и может привести к хронической почечной недостаточности.
Опасность гидронефроза состоит еще и в том, что из-за застоя мочи часто присоединяется инфекция, что приводит к пиелонефриту, и даже к гнойным процессам – пионефрозу.
Диагноз гидронефроза только по жалобам пациента – поставить практически невозможно, так как эти жалобы неспецифичны и могут сопровождать и другие заболевания почек.
Поэтому для уточнения диагноза, помимо анализов мочи, необходимо дополнительное обследование, УЗИ, экскреторная урография или компьютерная томография.
Что же делать при выявлении гидронефроза?
Надо знать, что консервативных методов лечения (таблетки, инъекции) гидронефроза не существует. Лечение- оперативное. Это могут быть операции по восстановлению оттока мочи из лоханки, – например, удаление камня из мочеточника, удаление спаек, дополнительных кровеносных сосудов, либо пластика мочеточника. В далеко зашедших случаях особенно при гнойном процессе в почке, проводится удаление почки – нефрэктомия. При выборе оперативного лечения врачи учитывают множество факторов: возраст пациента, сопутствующие заболевания, односторонний это процесс или двусторонний, наличие гноя. Например, если молодая женщина планирует беременность, а у нее одна почка из-за гидронефроза перестала функционировать, но вторая почка здоровая, то ей рекомендуют нефрэктомию до беременности. У возрастных пациентов (60-70 лет) с множеством сопутствующих заболеваний при частично функционирующей почке, отсутствие острых болей, нагноение, к оперативному лечению подходят очень осторожно. Врачи считают, что чем раньше выявлен гидронефроз и восстановлен отток мочи из почки, тем лучше прогноз для пациента. При одностороннем гидронефрозе и здоровой второй почке прогноз лучше, чем, например, при двустороннем гидронефрозе. Двусторонний гидронефроз достаточно рано приводит к хронической почечной недостаточности и угрозе для жизни пациента.
При врожденном гидронефрозе врачи считают, что прогноз лучше, чем при приобретенном гидронефрозе. Таким образом, можно сделать следующие выводы:
- Консервативное лечение при гидронефрозе неэффективно;
- Чтобы правильно диагностировать гидронефроз, необходимо комплексное обследование (анализы мочи, УЗИ, экспертная урография, КТ);
- Если не устранить причину, нарушающую отток мочи из лоханки, можно потерять почку;
- При одностороннем гидронефрозе прогноз для пациента благоприятной, при двустороннем – может развиться угроза для жизни.
Методов профилактики гидронефроза на сегодняшний день не выработано. Необходимо контролировать свое здоровье, обращать внимание на появляющиеся симптомы со стороны почек, своевременно, не откладывая – на «потом», посещать специалистов, провести все обследования, назначенные врачом, – все это позволяет своевременно выявить заболевания и с наименьшим риском провести необходимое лечение.
Почки – парный орган со сложным строением, который выполняет функции по созданию, накоплению и выведению мочи из организма. Важную роль в его функционировании играет чашечно-лоханочная система (ЧЛС): в ней происходит сбор образованной в нефронах мочи и дальнейшая ее эвакуация по мочеточникам в мочевой пузырь. Существует несколько десятков заболеваний, протекающих с поражением чашечек и лоханок, и пиелоэктазия ЧЛС почек – одно из них.
Известно, что нормальные размеры почечной лоханки составляют 3-6 мм у малышей и подростков и 10 мм — у лиц старше 18 лет. Пиелоэктазия – это патологическое расширение лоханки почки у взрослых и детей. Согласно статистике, этот синдром более характерен для сильной половины человечества. В связи с анатомическими особенностями органов мочевыделения пиелоэктазия правой почки развивается в несколько раз чаще, чем левой.
От чего зависят размеры лоханки?
Размер лоханки взрослого человека не более 10 мм. У женщин при беременности возможно увеличение объема до 18–27 мм, но это считается физиологической нормой и обусловлено давлением матки на мочеточники и с затрудненным оттоком мочи.
При отсутствии связи с беременностью следует рассмотреть следующие причины:
- вероятность опухоли, сдавливающей мочевыводящие пути;
- наличие конкрементов (камней) в мочеточниках;
- аномалии строения (перегибы или перекруты).
Лоханка почки у ребенка видна еще во внутриутробном периоде на сроке беременности 17–20 недель. Предположить аномальное развитие или патологию врачи могут по УЗИ-исследованию до рождения и предупредить родителей. Важным отличием считается отсутствие изменений размера у детей до и после мочеиспускания.
В таблице приведены максимальные нормальные размеры лоханки у плода.
| Срок беременности | Размер при УЗИ-исследовании в мм |
| до 32 недель | 4 |
| 36 недель | 7 |
Определить, насколько изменена почка и нужно ли что-либо делать, поможет врач-педиатр после обследования и осмотра новорожденного.
Распространенные болезни почек, затрагивающие зону лоханок, рассмотрим с позиции наиболее вероятных причин.
Что влияет на величину органа?
Размер почечных лоханок не всегда может изменяться по патологическим причинам. У женщин при вынашивании плода расширение до 27 мм является физиологически допустимой нормой. Но все же стоит контролировать состояние будущей роженицы и регулярно проводить диагностику. А также повлиять на размер органа способны и другие факторы:
- вероятные новообразования в органах мочевыведения;
- образовавшиеся камни;
- аномальное строение, при котором происходят перегибы и перекручивания.
Воспаление
Воспалительный процесс в лоханках называется пиелитом. Чаще возникает у девочек в возрасте 2–5 лет, беременных женщин, у мужчин после оперативных вмешательств на предстательной железе. Любой застой мочи провоцирует присоединение инфекции. Опасным возбудителем оказывается кишечная палочка, которая всегда присутствует в организме.
Другие возбудители активно участвуют в поражении мочевых путей. Особенно важно это учитывать при наличии у человека хронической инфекции (тонзиллит, гайморит, холецистит). Переохлаждение может стать дополнительным фактором заболевания.
Что делать и как лечить?
Лечение подобного заболевания во многом зависит от причины, его вызвавшей. Поскольку чаще всего патологию вызывает механическое препятствие оттоку мочи, то необходимо провести ряд обследований, которые его обнаружат – УЗИ, урографию, цистоскопию. После этого проводится оперативное вмешательство, которое позволяет устранить причину недуга. После операции пациенту нужен реабилитационный период, в течение которого восстанавливается нормальный отток мочи и размер структур мочевыделительной системы.
Если нарушение вызвано заболеваниями паренхимы органа – кистой, опухолью, гидронефрозом – то лечение также хирургическое. Поражённый участок удаляют, после этого проводится курс восстановительной терапии. В тяжёлых случаях требуется удаление органа целиком. Если поражены обе почки, может возникнуть необходимость удалить их обе, а пациента перевести на гемодиализ. В таких ситуациях больного ставят в очередь на пересадку органа.
Стадии гидронефроза
При врождённых аномалиях операция может оказаться рискованной. Чтобы снизить опасность для здоровья малыша, её проводят после длительной подготовки. Но именно хирургическое вмешательство может дать маленькому пациенту шанс на относительно здоровую жизнь. Ряд ограничений (на количество жидкости и соли в пище, физические нагрузки, некоторые препараты и процедуры) сохраняется пожизненно.
Консервативное лечение данной патологии малоэффективно, и применяется в тех случаях, когда операция противопоказана или невозможна, в восстановительный период, а также во время подготовки к вмешательству.
Пиелоэктазия – патология, на первых этапах протекающая практически бессимптомно. При появлении жалоб либо негативных признаков, после углублённого обследования родители узнают, что у ребёнка расширена лоханка почки.
Насколько опасно заболевание? Почему возникает врождённая патология? Как лечить пиелоэктазию у детей? Ответы в статье.
Аномалии плода
Удвоение лоханки почки относится к редким аномалиям. Она часто сочетается с дополнительными мочеточниками. Если функции почек при этом не нарушены, то человек не ощущает отклонений. При выявлении у ребенка не считается нормой, лечение предполагается только в случае присоединения воспаления или другой патологии.
Удвоенные мочеточники, почки, лоханки возникают во внутриутробном периоде
Эктопия мочеточников — (нарушенное расположение), когда у девочек мочеточник прикреплен к влагалищу, а у мальчиков — к уретре. Часто сочетается с удвоением почки, вызывает воспаление почечной лоханки и ее увеличение.
Симптомы рака почечной лоханки и лечебные мероприятия
Рак почечной лоханки встречается реже, чем рак почек или мочевого пузыря, но он требует особого внимания. Одним из основных симптомов, что может указывать на развитие рака, является появление крови в моче. Еще одним симптомом является боль в пояснице, которая возникает из-за закупорки мочевыводящей системы. Это может произойти из-за сгустка крови или связано с развитием опухоли. Кроме этого, человек начинает резко худеть, его часто тошнит и возникает рвота.
Если врач заподозрил развитие опухоли, он проводит пальпацию брюшной полости, что позволяет выявить большую опухоль. В обязательном порядке делают анализ крови и мочи, а также выполняется ультразвуковое обследование указанного органа.
Если УЗИ показало, что есть опухоль лоханки, то врач назначает проведение компьютерной томографии, которая позволяет более точно поставить диагноз, определить, на какой стадии развития находится опухоль и есть ли возможность ее удаления.
В тех случаях, когда опухоль сосредоточена только в лоханке или мочеточнике и нет метастазов, то ее можно удалить при помощи хирургического вмешательства. Обычно при этом удаляют всю почку, мочеточник и немного мочевого пузыря. Бывают случаи, например, если есть только одна почка, то удаляют только опухоль, а здоровые ткани остаются. Но такой метод лечения связан с опасностью рецидива. Если применение хирургического метода лечения невозможно, назначается химиотерапия.
В любом случае, если у вас увеличена лоханка почки или есть ее другие аномалии, надо обязательно обратиться к врачу, который назначит все необходимые анализы и обследования. По полученным результатам он сможет поставить правильный диагноз и назначить эффективное лечение. Чем раньше это будет сделано, тем больше шансов, что вы полностью избавитесь от данной болезни.
Какие осложнения ожидаются при расширенных лоханках?
Постепенное развитие процесса расширения у взрослого человека идет параллельно с основным заболеванием. Последствиями могут стать:
- гидронефроз;
- уретроцеле — в месте впадения мочеточника на стенке мочевого пузыря образуется шаровидное расширение, оно обычно расположено со стороны пиелоэктазии;
- пузырно-мочеточниковый рефлюкс — заключается в обратном забросе мочи из пузыря в мочеточники и далее в почку, сопровождается инфицированием и нарастающим давлением в лоханке.
Причиной рефлюкса считаются:
- нарушенная иннервация мочевого пузыря;
- механические препятствия для правильного вытекания мочи при новообразовании, камне в лоханке почки.
Патологии и их проявления
Какими симптомами сопровождается воспаление?
Ощущение распирания в надлобковой зоне – один из симптомов возможной патологии.
При воспалительной реакции в чашечно-лоханочной системе (ЧЛС) у пациента могут измениться размеры органа. Отклонение именуют пиелитом, и чаще диагностируют у девочек 2—5-летнего возраста, беременных или мужчин после хирургии на простате. Вследствие воспаления урина застаивается, и инфекция начинает размножаться. Больного беспокоят такие проявления:
- сильная болезненность при посещении туалета;
- учащенные позывы по-маленькому;
- чувство распирания в надлобковой зоне;
- измененный цвет урины.
Какие аномалии встречаются?
Редко у плода наблюдается одна удвоенная лоханка, которая нередко дополняется мочеточником. При ненарушенной мочевыводящей функции пациент не чувствует дискомфорта и лечение не требуется. А также к частым аномалиям относят эктопию, которая встречается у девочек и мальчиков, и характеризуется присоединением мочеточника к влагалищу или мочеиспускательному каналу.
Особенности пиелоэктазии
При пиелоэктазии лоханка увеличивается в размере, нарушается отток мочи.
Отклонение характеризуется увеличением лоханки, возникающим при нарушенном оттоке мочи, которая забрасывается обратно в почки. На фоне этого у плода развиваются такие осложнения:
- аномалии формирования органов мочевыведения;
- закупорка мочеточника;
- образование уретрального клапана.
У взрослого вызвать пиелоэктазию могут камни в почках, новообразования в лоханке. Сперва последняя становится шаровидной формы, за счет чего паренхима оттесняется к краю. При нарушении происходит гибель нефронов, на месте которых образуется фиброзная ткань. А также возможно развитие инфекционного очага в органе, вследствие чего развиваются постоянные воспалительные процессы.
Гидронефроз
Гидронефроз представляет собой значительное расширение не только почечной лоханки, но и чашечек. Почечная паренхима постепенно атрофируется и истончается, исчезает граница между корковым и мозговым слоем, гибнут основные структурные единицы почек — нефроны.
Остаются обширные склеротические участки. Процесс может быть одно- и двусторонним. Исходом является почечная недостаточность.
По механизму развития различают:
- приобретенную форму;
- врожденную.
Врожденный гидронефроз определяют у 1,4% новорожденных. Обычно это связано с наследственной предрасположенностью.
Приобретенный формируется:
- при опухоли;
- если патология почек сопровождается пузырно-мочеточниковым рефлюксом;
- при мочекаменной болезни.
Причины развития
Форма пиелоэктазии зависит от причины, приведшей к аномальному расширению почечных полостей. При приобретенной органической форме отмечается сужение мочеточников в результате травмы или воспалительного процесса. Причинами развития патологического процесса могут стать:
- конкременты в почках;
- нефроптоз;
- опухоли почек и мочевыводящих каналов.
При выявлении указанных патологий моча застаивается в полости почечных лоханок, отчего случается расширение ЧЛС.
Врожденный тип заболевания часто обнаруживается в период внутриутробного развития или в первые месяцы жизни ребенка. Возникает он при нарушении развития стенок верхних отделов мочеточников. Динамическая врожденная форма возникает при:
- фимозе;
- стриктуре уретры;
- психологическом нарушении выведения мочи.
У взрослых она может развиться на фоне перекрытия просвета мочеточника конкрементом или слизистым сгустком, образующимся при воспалении. Лоханки увеличиваются при нефроптозе и блуждающей почке. У взрослых запуску патологического процесса может способствовать употребление большого количества жидкости, когда почки становятся неспособными выполнять возложенные на них функции. В старшем возрасте к развитию патологии приводит нарушение перистальтики мочеточников.
Пиелоэктазия часто сочетается с таким заболеванием, как уретероцеле – сужение участка мочеточника, впадающего в мочевой пузырь. Наличие полости в мочеточнике обнаруживается при ультразвуковом обследовании. В это же время обнаруживается и расширение почечной лоханки. Нарушение работы клапанов задней уретры возникает только у мужчин, оно сочетается с двухсторонней пиелоэктазией и расширением мочевыводящих каналов. При эктопии мочеточника он заканчивается в уретре или во влагалище, сопровождается удвоением почки и увеличением ЧЛС.
Пузырно-мочеточниковый заброс мочи в почку приводит к появлению патологических изменений в органе. Увеличение мочеточника в размерах приводит к повышению давления в мочевом пузыре. Нижний отдел мочевыводящего канала сужен, моча забрасывается в почку. У взрослых пиелоэктазия обычно протекает бессимптомно.
В некоторых случаях отмечаются признаки основного заболевания, приводящего к расширению почечных лоханок. Задержка мочи в почках приводит к их склерозу. Под этим термином подразумевается отмирание тканей, отвечающих за производство и выведение конечных продуктов обмена веществ. Заболевание сочетается с почечной недостаточностью, воспалением и атрофией почечных тканей.
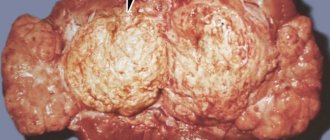
Онкологические процессы в лоханках
Опухоли в почечной лоханке относятся к редким локализациям, если учитывать только изолированную структуру. Чаще всего новообразование поражает всю почку, включая лоханочно-чашечные сегменты. Источником злокачественного роста является эпителий, покрывающий внутреннюю поверхность. Подобные опухоли называются аденокарциномами. По типу эпителия они относятся к переходно-клеточным.
Опухоль длительно «маскируется» под воспалительные заболевания. Выраженная симптоматика проявляется только при прорастании вовнутрь стенки лоханки.
Что это такое?
Почечная лоханка – это «завершающая» часть почки. Она представляет собой полость, в которую по почечным канальцам поступает моча. В этой же структуре берёт начало мочеточник, который выводит жидкость в мочевой пузырь, где она и накапливается.
Структура расположена в области так называемых ворот почки – области, расположенной со стороны позвоночника. Своё название эта область получила благодаря тому, что здесь близко друг к другу располагаются почечная артерия, вена и мочеточник – важнейшие структуры, обеспечивающие кровоснабжение и функцию.
По своей структуре это образование представляет собой полость, в которой собирается моча. Со стороны паренхимы (основной ткани) в неё открываются канальцы второго порядка, приносящие мочу, прошедшую ряд последовательных изменений. Со стороны ворот из лоханки выходит мочеточник. Функция этого образования – собирать мочу перед тем, как она отправится в мочеточник.
Образование камней
Последствия мочекаменной болезни
Причиной образования камней служит поступление с пищей химических и биологических веществ, которые в организме расщепляются до нерастворимых солей. К ним относятся:
- ураты,
- карбонаты,
- фосфаты,
- оксалаты.
Аналогичный процесс имеет место при нарушенном метаболизме и невозможности связывания и обезвреживания этих компонентов.
Оседание солей происходит в лоханке, мочеточнике, мочевом пузыре. Постепенно камень в лоханке почки достигает достаточных размеров. За счет него уменьшается полезный объем. По форме камни повторяют структуру почки. Они могут быть:
- треугольными,
- овальными,
- в виде конуса,
- цилиндрическими.
Неподвижные камни опасны последующим застоем мочи, развитием гидронефроза. Подвижные вызывают разрушение стенки, разрыв тканей с излиянием мочи в полость брюшины.
Диагностические мероприятия
Прежде чем начать лечение патологии, необходимо установить основную причину расширения ЧЛС. Стандартный план диагностики почечных заболеваний включает:
- Сбор жалоб и анамнеза. Врачу важно очертить границу возможных проблем и поставить предварительный диагноз.
- Осмотр, пальпация, перкуссия, определение симптома поколачивания. Позволяет диагностировать увеличение почек, наличие в них воспалительного процесса или камней.
- Анализы крови (общий, биохимический). С их помощью можно узнать об имеющихся проблемах со здоровьем и возможной соматической патологии.
- Анализы мочи (общий, по Нечипоренко, по Зимницкому).
- Инструментальные методы диагностики – УЗИ, КТ, МРТ, экскреторная урография.
Инструментальные тесты – основной метод обнаружения пиелоэктазии. Если лоханка почки расширена, с легкостью определить это, а также точно указать размеры органа можно с помощью методов визуальной диагностики.
На какие симптомы необходимо обратить внимание?
Аномалии развития могут протекать бессимптомно. Выявляются случайно при обследовании по поводу хронического воспаления, при подозрении на новообразование. Симптомы поражения лоханки сложно дифференцировать. Пациенты жалуются на:
- боли острого или тупого распирающего характера в пояснице с иррадиацией в промежность, область лобка,
- учащенное мочеиспускание с резями;
- распирание над лобком и невозможность мочеиспускания;
- изменение цвета мочи (помутнение при избытке лейкоцитов, вызванном воспалением, наличие крови при опухоли или после приступа мочекаменной болезни);
- повышение температуры от невысоких значений до резкого подъема в зависимости от характера воспаления.
Приступы почечной колики при движении камня могут привести к шоковому состоянию
К общим симптомам относятся:
- недомогание и слабость;
- тошнота;
- похудение;
- головные боли.
Насколько опасно расширение?
Само по себе расширение полости внутри органа может быть опасным только в запущенных случаях. Гораздо больший риск для здоровья пациента представляют причины, которые его вызвали.
Если нарушен отток мочи, это вызывает не только её накопление в полости почки, но и частичное всасывание ненужных веществ обратно. В таких случаях пациент испытывает сильную боль в пояснице, у него повышается температура, возникают головные боли, чувство слабости и усталости.
В особенно тяжёлых случаях развивается уремия – высокое содержание в крови шлаковых веществ, которые должны выводиться с мочой. Причина её развития при увеличении – переполнение мочевыводящих путей, которое тормозит образование мочи и способствует накоплению нежелательных веществ в крови. Симптомы уремии:
- Постоянная слабость, головная боль.
- Неприятный запах пота (пот пахнет мочой)
- Сероватый цвет кожи, шелушение, ухудшение состояния волос.
- Тошнота, рвота, потеря аппетита.
- Нарушения мочеиспускания.
Собственно увеличение образования, если оно продолжается довольно долго, может привести к нарушению кровоснабжения мягких тканей, постепенной деградации паренхимы.
Как выявляют патологию лоханок?
Специальных методов диагностики именно для выявления заболеваний лоханок нет. В арсенале врача имеется достаточно возможностей исследований болезней почек. Оценить уровень и локализацию поражения можно с помощью внимательной трактовки результатов. Пациентам назначают:
- общий анализ мочи с исследованием осадка;
- посев на патологическую флору;
- УЗИ почек;
- экскреторную урографию с введением контрастирующего вещества;
- компьютерную томографию.
На рентгенограмме почек, проведенной эксреторным методом, видно слева незаполненное контрастом «пятно», возможно, это опухолевое образование
Диагностика
Часто расширение почечной лоханки диагностируется у взрослых людей случайно при прохождении медицинского осмотра. Односторонняя пиелоэктазия может протекать бессимптомно длительное время. С возрастом нарастают симптомы пиелонефрита, мочекаменной болезни.
Расширение лоханок почки у плода и новорожденного диагностируется с помощью УЗИ.
- УЗИ беременной выполняют 3-5 раз в течение всей гестации. Пиелоэктазию у плода устанавливают на 2 и 3 скрининге – в 19-22 и 30-33 неделях соответственно.
- УЗИ новорожденному ребенку при наличии такой патологии внутриутробно, проводят сразу после рождения, затем по схеме 3-6-9-12 месяцев.
Основные диагностические методы, устанавливающие расширение почечной лоханки:
- УЗИ с допплерографией.
- Мультиспиральная компьютерная томография.
- Микционная цистография.
- Радиоизотопная ренография и нефросцинтиография.
- Ангиография.
- Экскреторная урография.
- Обзорная рентгенография.
- МРТ.
Лабораторные методы диагностики:
- Анализы мочи: бак.посев, общие клинические исследования, пробы Реберга, по Зимницкому, Нечипоренко.
- Биохимические анализы крови, кислотно-основное состояние.
Расширению почечной лоханки соответствуют такие результаты, как лейкоцитурия, бактериурия, увеличение креатинина, мочевины, снижение скорости клубочковой фильтрации, снижение гемоглобина, в осадке мочи присутствуют в больших количествах соли ураты, оксалаты, относительная плотность мочи снижается.
Лоханка почки
Человеческая почка — важный орган, выполняющий функции своеобразного фильтра для организма, а лоханка почки и чашечки представляют собой единую систему, функционирующую внутри данного органа. Данная составляющая является своеобразным отстойником вторичной жидкости организма, которая далее попадает к мочеточнику для последующего выведения наружу.
Почечная лоханка — область органа, в которой происходят важные процессы фильтрации и хранения жидкости.
Лоханка почечная: описание
Почечная лоханка — полость, основная функция которой заключается в сборе мочи, образование которой происходит в почке. По виду она напоминает воронку, образованную малой и большой чашечкой, у каждой из них имеется сужение — шейка, являющаяся своеобразным соединительным элементом лоханки и системы чашечек. Любые нарушения в виде закупорок приводят к увеличению данной составляющей.
Почечная лоханка имеет тело: мышечный орган, изнутри покрытый слизистой оболочкой, стенки которой наделены продольными и поперечными гладкими мышцами. Такое строение обеспечивает сократительные движения лоханки для перемещения по мочевым путям жидкости. Одной из основных особенностей стенок является их непроницаемость для всех веществ.
Параметры: норма и отклонения
В медицине существуют общепринятые нормативы размера лоханки для всех возрастных категорий людей. Начиная от плода и до людей пожилого возраста существуют границы, в которых варьируются параметры почечных лоханок. Любые отклонения свидетельствуют о наличии того или иного заболевания, своевременное выявление которых поможет начать лечение и избежать негативных последствий и осложнений.
Размеры взрослых (+ при беременности)
Нормальный размер почечных лоханок у взрослого не должен превышать 10 мм. У женщин в период беременности лоханка увеличена, что считается нормальным для данного состояния. В первый триместр размер обеих лоханок достигает 18 мм, а на последних сроках — 27 мм. Основными причинами увеличения при отсутствии беременности являются:
- опухоли;
- перегиб или перекручивание мочевых путей;
- конкременты в мочеточниках.
Норма у детей
У детей лоханки меньших размеров — 6 мм, реже — 7—8 мм. Превышение этой нормы свидетельствует о таком заболевании, как пиелоэктазия, которая практически не проявляется видимыми признаками. У новорожденных эта цифра колеблется в пределах 7—10 мм и любой выход за эти пределы требует консультации для ребенка у профильного специалиста.
Параметры у плода
Почки начинают формироваться в утробе матери и этот процесс продолжается после рождения. Начиная с 17—20 недели врач может рассмотреть мочевыводящие органы плода и дать предположительную оценку их состоянию. В норму их размеры приходят через полгода жизни. Ввиду этого факта четких границ лоханок у плода нет, есть ориентировочные:
- 4 мм на сроке до 32 недель;
- 7 мм на 36 неделе;
- более 10 мм — сигнал для лечения недуга после рождения младенца.
Болезни почечной лоханки могут иметь врождённую или приобретённую природу.
Заболевания
Болезни почек человека стали закономерными по ряду причин (например, сидячий образ жизни, несбалансированный рацион), которые приводят к болезни, впоследствии плотно закрепившейся в жизни индивида.
В зону риска чаще попадают женщины, но и мужской половине человечества не стоит забывать, что даже безобидное, на первый взгляд, заболевание может повлечь за собой непоправимые последствия для организма.
Патологии почек подразделяются на врожденные и приобретенные.
Источник: https://medic-online.net/2161/lohanka-pochki/