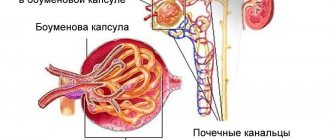
Понятие заболевания
Обусловлена эклампсия нарушением кровообращения из-за отека тканей головного мозга, снижения в нем микроциркуляции крови. При серьезных заболеваниях почек, остром нефрите отечность тканей головного мозга развивается из-за задержки воды и натрия. У беременных состояние связано с генерализованным спазмом артерий мозга и образованием внутрисосудистых тромбов.
Почечную эклампсию у беременных женщин называют сильным токсикозом, сопровождающимся резким повышением артериального давления. При отсутствии грамотного медицинского лечения и неотложной помощи состояние несет риск для жизни матери и плода.
Осложнения
Благодаря развитию медицины смертельные случаи от данного вида эклампсии встречаются редко. Тем не менее, летальный исход от острой почечной или сердечной недостаточности, от массивного кровоизлияния в мозг все же возможен. Утяжеляется прогноз при присоединении других форм эклампсии – мозговой, печеночной. У беременных смерть возможна от диссеминированного внутрисосудистого свертывания крови. Обычно почечная эклампсия в дальнейшем не осложняет течение острого нефрита – напротив, патология после перенесенных приступов чаще не переходит в хроническую.
Осложнения почечной эклампсии
Причины
Механизм развития эклампсии изучен не до конца. Известно, что основным провоцирующим фактором выступает сильное повышение артериального давления. Это вызывает спазм сосудов мозга и нарушение нормального кровообращения. По данным исследования выяснилось, что провоцируют заболевание следующие факторы:
- острое нарушение работы почек и сосудистой системы;
- сахарный диабет;
- вынашивание ребенка в молодом возрасте (15 – 18 лет) или после 35;
- интервал беременности более 10 лет;
- системная красная волчанка;
- генетическая предрасположенность к заболеванию;
- избыточная масса тела;
- многоплодная беременность;
- приступы эклампсии при предыдущих беременностях.
Почечная эклампсия развивается преимущественно у беременных женщин в третьем триместре
На фоне спазмов артерий во время вынашивания ребенка у женщин развивается почечная недостаточность, возникает ишемия мозга. При этом значительно снижается кровоток, что сопровождается повышением вязкости крови. Это ведет к повышенной проницаемости тканей, отекам. Сочетание этих факторов приводит к кровоизлияниям в тканях различных органов, в частности в головном мозге.
Что это
Эклампсия – серьезное заболевание и осложнение преэклампсии. Это редкое, опасное состояние, при котором повышается кровяное давление, что приводит к судорогам, в том числе во время беременности. Приступы – это периоды нарушения мозговой активности, при которых может возникать усталость, снижение бдительности и судороги.
Эклампсия поражает примерно 1 из 200 женщин с преэклампсией. Данная патология может возникать, даже если ранее отсутствовали судороги и подобные мозговые нарушения.
Симптомы
Эклампсия всегда сопровождается резким повышением артериального давления. Вследствие этого возникают кровоизлияния, от которых многие пациентки умирают.
Продромальный период заболевания сопровождается следующими проявлениями:
Опасна ли протеинурия у беременных
- сильной головной болью;
- отеками;
- головокружением, тошнотой;
- заторможенностью сознания;
- иногда бредом, галлюцинациями;
- чувством сдавленности в груди;
- снижением количества мочи;
- увеличением уровня белка в урине.
Со стороны зрения многие больные отмечают появление пелены перед глазами, мелькание мушек, ухудшение зрения, раздвоение картинки.
Продромальный период длится недолго или вовсе отсутствует. Приступ эклампсии возникает внезапно, иногда развивается на фоне нормального самочувствия. Продолжительность острого течения заболевания составляет 2 – 3 дня, но бывают кратковременные приступы, которые часто остаются незамеченными.
Приступ эклампсии длится от 1 до 3 минут, имеет несколько этапов:
- Предсудорожный этап – длится около 30 – 40 сек, сопровождается подергиванием мышц лица.
- Тонические судороги – отмечается спазм мышц всего тела. Пациент часто теряет сознание, расширяются зрачки, синеют кожные покровы (10 – 30 сек).
- Клинические судороги – у пациента затрудняется дыхание, часто выделяется пена изо рта. Продолжительность до 2 минут.
- Коматозный период – постепенное возвращение в сознание, часто сопровождается недержанием мочи, кала. Иногда наступает летальный исход, обусловленный асфиксией, кровоизлияниями в мозг, отеком легких.
После приступа сознание больного спутано, речь затруднена. Чаще пациенты не помнят, что с ними произошло. Иногда возникает тревожное состояние больного после припадка, нервозность, агрессивность, попытки бегства, отказ от медицинской помощи.
При развитии признаков почечной эклампсии необходимо как можно скорее обратиться к врачу
Приступы эклампсии редко носят единичный характер, чаще припадок повторяется несколько раз на протяжении суток. Вышеописанные клинические проявления отмечаются не всегда. Иногда приступ носит кратковременный характер, протекает при полном сознании пациента или его кратковременной потере. При этом синдром почечной эклампсии сопровождается следующими признаками:
- сильная головная боль;
- снижение зрения;
- заторможенность;
- подергивание мышц лица, век;
- снижение некоторых рефлексов.
Важно! При возникновении приступа необходимо как можно скорее вызвать бригаду скорой помощи. Своевременная реакция поможет избежать многих негативных последствий.
Синдром почечной колики
Почечная колика чаще всего развивается при , реже при перегибе мочеточника, нефроптозе, опухоли почки. Патогенез: рефлекторный спазм мочеточника за счет раздражения его стенки камнем и растяжение почечной лоханки, которое обуславливается нарушением оттока из нее мочи.
Почечная колика имеет характерную клиническую картину. Внезапно, обычно после ходьбы, тряской езды появляются сильные, схваткообразные боли, локализующиеся в той половине поясничной области, где располагается камень. Боли распространяются вниз по ходу мочеточника, в область паха, в половые органы. Они носят острый характер.
Больной во время приступа крайне беспокоен, кричит, стонет, не находит себе места. Почечная колика сопровождается тошнотой, неоднократной рвотой, не приносящей облегчения, чувством распирания в животе, вздутием, симптомами функциональной непроходимости кишечника.
Одновременно с болями развиваются явления: учащенное мочеиспускание, болезненность и затруднения при мочеиспускании. Количество выделяемой мочи уменьшено, а в конце приступа — увеличено.
Обнаруживаются изменения в моче: единичные свежие эритроциты, а иногда и выраженная гематурия. В моче можно обнаружить «мочевой песок» и мелкие конкременты. Но во время приступа она может не содержать патологических примесей, если произошла полная закупорка мочеточника. Продолжительность приступа от нескольких минут до 2-3 и более часов.
При обследовании больного температура тела нормальная, определяется резкая болезненность при ощупывании поясничной области и положительный симптом Пастернацкого. Подтверждением диагноза почечной колики при мочекаменной болезни обычно служат типичная клиника заболевания, изменение мочевого осадка и данные рентгенографии, ультразвукового исследования.
Почечная эклампсия является сравнительно редким осложнением острого нефрита. Ее не следует смешивать с азотемической уремией — терминальным осложнением хронического нефрита.
Диагностика эклампсии
Припадок эклампсии возникает внезапно, сопровождается острым течением, судорогами и другими характерными проявлениями. Цель диагностики – выявление не самой эклампсии, а ее предвестников. Для этого используют следующие мероприятия:
- Выявление позднего токсикоза у беременных. Предвестниками эклампсии считают частые головные боли, расстройство зрения, тошноту, рвоту, раздражительность, тревожность или, наоборот, апатию. У женщин часто возникает кожный зуд, приливы, затруднение носового дыхания. При этом необязательно наличие всех вышеописанных признаков. На риск развития припадка часто указывает один или несколько из них.
- Для выявления патологии обязательно изучается анамнез пациента. Провоцирующими факторами эклампсии выступают гипертония, патологии сердечно-сосудистой системы, сахарный диабет, болезни почек.
- Изучение лабораторных показателей крови и мочи.
- Контроль артериального давления. На риск развития эклампсии указывает сохранение высоких показателей (140/90 и выше) на протяжении 6 и более часов.
При беременности проводится ультразвуковое исследование плода и плаценты для оценки их состояния. Для определения наличия гипоксии плода используется кардиотокография и допплерография.
Диагностика заболевания требует комплексного подхода с применением инструментальных методов исследования
Оценить состояние головного мозга женщины позволяет компьютерная и магнитно-резонансная томография. Для исключения отека легких назначается рентген грудной клетки.
Почечная эклампсия: что это, клиническая картина и методы лечения
Почечная эклампсия – это синдром при котором человек, имеющий проблемы с почками, теряет сознание, возможно, с судорогами из-за спазмов в головном мозге. Подобный симптом, встречается редко, но возможен при остром течении заболеваний почек, например, таких, как нефрит или токсикоз во время беременности.
Проявляется она во время повышенного артериального давления с отёками. Сопровождая такими симптомами, как судороги и обморок.
Что это
Эклампсия – серьезное заболевание и осложнение преэклампсии. Это редкое, опасное состояние, при котором повышается кровяное давление, что приводит к судорогам, в том числе во время беременности. Приступы – это периоды нарушения мозговой активности, при которых может возникать усталость, снижение бдительности и судороги.
Эклампсия поражает примерно 1 из 200 женщин с преэклампсией. Данная патология может возникать, даже если ранее отсутствовали судороги и подобные мозговые нарушения.
Причины
Почечная эклампсия, часто следует за преэклампсией, которая характеризуется высоким кровяным давлением после двадцатой недели беременности или при проблемах с почками и наличием белка в моче. Если преэклампсия возникает часто, то со временем она может перейти в более тяжёлую форму, называемой почечной эклампсией, которая серьёзно влияет на мозг, тем самым вызывая приступы.
Исследователи не могут выяснить почему именно возникает почечная преэклампсия, но имеют ряд причин, которые могут спровоцировать её переход в осложнение – эклампсию. Среди них:
- Высокое кровяное давление. Давление в сосудах повышается настолько, что они могут повреждаться и как следствие, ограничивать кровоток. Впоследствии, это приводит к отёку в кровеносных сосудах головы, что мешает нормальному функционированию мозга, в результате появляются судороги.
- Протеинурия. Преэклампсия обычно влияет на функции почек. Белок в моче – показатель этого. В норме, почки фильтруют отходы из крови и выводят их с мочой. Тем не менее почки могут пытаться сохранить часть питательных веществ в крови, таких как белок. Если же фильтры почек повреждены, белок может просачиваться сквозь них и выделятся в моче.
- Хроническая гипертония.
- Головные боли.
- Возраст до 20 и после 35.
- Беременность близнецами.
- Недоедание.
- Диабет.
Это основные причины, которые могут повлиять на возникновение, такое тяжёлого и опасного заболевания как почечная эклампсия. Но существуют и факторы риска, которые могут повлиять на возникновение этой болезни:
Клиническая картина
Преэклампсия и эклампсия имеют сходные симптомы, однако характер их проявления различается по интенсивности и продолжительности. Эти симптомы могут быть также симптомами других заболеваний, например диабета или заболевания почек. Клиническим проявлением эклампсии считается:
- Отёк лица и рук.
- Головные боли.
- Резкая прибавка в весе.
- Тошнота и рвота.
- Проблемы со зрением.
- Затруднённое мочеиспускание.
Данные симптомы могут проявляться постоянно, есть и те, которые приходят с периодичностью:
- Судороги.
- Обморок.
- Боли в мышцах.
- Боль в животе в верхнем квадрате справа.
Диагностика
Для правильного назначения лечения, необходимо грамотная диагностика выявления болезни. Врач должен назначить ряд исследований для подтверждения диагноза и выяснения причин тех или иных симптомов. К основным диагностическим мероприятиям относят осмотр и опрос, а исследования включают в себя:
Лечение
Единственный способ лечения почечной эклампсии это вылечить основное заболевание. Если это проблемы с почками, то нужно лечить их, если причиной стала беременность, то нужно просто родить.
Медикаментозное лечение направлено на устранение симптомов, таких как снижение артериального давления. Если состояние угрожает жизни возможна госпитализация для выяснения сопутствующих заболеваний и причин возникновения симптомов.
Также существуют лекарственные препараты для предотвращения судорог. Они принимаются вместе с препаратами для снижения давления, и аспирином в небольших дозировках.
Возможно, придётся пересмотреть взгляды на питание, добавить в пищу больше витаминов и минералов, таких как кальций.
Решающее значение для лечения почечной эклампсии имеет правильное выполнение всех предписаний врача и соблюдение диеты. При надлежащем уходе и контроле заболевания, оно не будет приносить дискомфорт в жизни.
Последствия и осложнения
При контроле заболевания осложнений не должно возникнуть, однако, если не лечить болезнь, она может привести к таким тяжёлым последствиям как инвалидность из-за поражения мозга.
Также, оно может вызвать отёк мозга, который является критическим состоянием, что впоследствии может привести к летальному исходу и требует срочной госпитализации.
К основным последствиям почечной эклампсии относятся:
Если эклампсия возникает во время беременности, то это может вызвать ряд последствий для ребёнка из-за нарушения кровотока, проявляющегося у плода асфиксией и впоследствии высоким риском заболеваемости. Все эти осложнения можно избежать, если следовать рекомендациям врача, а также при первых признаках обращаться за медицинской помощью.
Загрузка…
Источник: https://KardioBit.ru/pochki/lechenie/pochechnaya-eklampsiya-chto-eto-klinicheskaya-kartina-i-metody-lecheniya
Неотложная помощь при эклампсии
Если приступ эклампсии случился в домашних условиях, важно оказать первую доврачебную помощь до приезда скорой помощи. Прежде всего следует обеспечить физическую безопасность больного, так как во время судорог пациент часто наносит себе увечья. Больного следует уложить на левую сторону, поместить в рот ложку, обмотанную бинтом, чтобы избежать западания языка. Если отмечаются снижение частоты пульса и сердцебиения, необходимо провести непрямой массаж сердца. При наличии рвоты, слизи, пены необходимо очистить ротовую полость пациента. Часто жизнь больного зависит от того, насколько грамотно и своевременно была оказана неотложная помощь.
От правильности оказания первой помощи больному зависит жизнь пациента с почечной эклампсией
Особенности классификационных проявлений
Всемирная организация здравоохранения рассматривает патологические нарушения в такой последовательности:
- Хроническое течение артериальной гипертензии, зафиксированное до наступления зачатия;
- Гипертензия, возникшая как реакция организма на появление и развитие плода во время беременности;
- Легкая стадия преэклампсии;
- Тяжелая стадия преэклампсии;
- Эклампсия.
Развитие эклампсии не всегда происходит по рассмотренной схеме: она может возникнуть и после легкой степени преэклампсии.
Отечественное акушерство придерживается другой классификации патологии. В отличие от зарубежных коллег, российские медики предполагают, что преэклампсия длится малый промежуток времени, за которым наступает эклампсия. В Европе и Америке преэклампсию диагностируют, если показатели артериального давления превышают 140/90 мм. рт. ст., на теле женщины явно видны отеки, а количество белка в суточной дозе мочи составляет больше 0,3 г/л.
Эти же признаки российские специалисты классифицируют как нефропатию, степень тяжести которой определяют по выраженности симптоматики. Стадия преэклампсии диагностируется в том случае, если к 3 описанным выше признакам присоединяются следующие симптомы:
- Головная боль;
- Ухудшение четкости зрения;
- Рвота, сопровождающаяся болью в животе;
- Резкое снижение количества выделяемой мочи.
То есть, зарубежные специалисты считают нефропатию неотложным состоянием, требующим немедленной госпитализации.
Развитие нефропатии и степени ее проявления представлены в таблице.
Тяжелая степень относится к числу осложненных форм патологии, когда к повышенному давлению и протеинурии присоединяется такая симптоматика:
- Нарушение качества зрения;
- Сильные приступы головной боли;
- Болевой синдром в желудке;
- Тошнота, сопровождающаяся рвотой;
- Готовность к припадкам судорог;
- Массивная отечность по всему телу;
- Резкое снижение выделения порции мочи за сутки;
- Боль при пальпации печени;
- Изменение лабораторных показателей крови.
Чем тяжелее форма патологических изменений, тем больше вероятность того, что растущий эмбрион не выдержит медикаментозной терапии, а развитие плода будет прекращено.
Также выделяют формы заболевания, течение которых зависит от времени их возникновения:
- Проявления во время периода вынашивания ребенка. Самая распространенная форма патологии. Угрожает жизни матери и малыша. Есть опасность прерывания беременности, когда плод не выдерживает воздействия медикаментозных препаратов, используемых для лечения.
- В период родоразрешения у женщин. Проявляется в 20% из всех зафиксированных случаев. Несет опасность для жизни малыша и матери. Приступ провоцируют роды.
- Патология, развивающаяся после рождения ребенка. Появляется очень редко в первые сутки после родов.
Все формы эклампсии развиваются по одной схеме, следовательно, симптомы и лечение у них будут идентичны.
Следует остановиться и на классификации, которая базируется на нарушениях функционирования какого-либо органа. В этом случае клиническая картина болезни будет разной.
- Типичная форма. Проявляется сильнейшей отечностью всего тела, высоким показателем давления крови,внутричерепного давления, протеинурией.
- Нетипичная форма. Возникает в результате длительной родовой деятельности у рожениц со слабой нервной системой. Проявляется отеком мозга без выраженных симптомов отечности подкожной клетчатки. При этом наблюдаются незначительные превышенные показатели давления и протеинурия умеренной степени.
- Состояния, в которых проявляется почечная эклампсия, отличаются от 2 предыдущих. Отеки и превышенные показатели артериального давления незначительные. Характеризуется большим скоплением жидкости в полости брюшины и плодном пузыре.
Лечение эклампсии у беременных
Основным методом лечения патологии выступает родоразрешение. При доношенной беременности роды вызывают сразу после нормализации состояния матери. При сроках менее 37 недель решается вопрос о преждевременных родах, если эклампсия сопровождается значительным риском для здоровья матери и ребенка. Если угроза невелика, терапия направляется на стабилизацию самочувствия матери, что положительно отражается на состоянии плода.
При слабой выраженности симптомов допускается амбулаторное лечение с четким выполнением следующих мероприятий:
- строгий постельный режим;
- увеличение количества потребляемой жидкости;
- снижение соли в рационе;
- контроль артериального давления;
- осмотр у врача каждые 2 – 3 дня.
При острых симптомах женщину госпитализируют. В течение первых нескольких часов пребывания в стационаре проводят стабилизационную терапию, включающую следующие медикаментозные препараты:
- глюконат кальция;
- сульфат магния.
Доза магния определяется в зависимости от общего состояния пациентки, рефлексов, уровня артериального давления, количества магния в сыворотке крови. Иногда сульфат магния вызывает летаргию или гипотонию плода, но негативные последствия встречаются редко.
Лечение патологии при беременности требует особого подхода с учетом состояния матери и ребенка
При отсутствии лечебного эффекта от применения сульфата магния пациентам назначают Валиум или Гидралазин в виде капельниц.
При необходимости родоразрешения метод определяется в соответствии с состоянием женщины. Если осложнений не возникает, роды вызывают введением раствора Окситоцина. При отсутствии возможности природного родоразрешения проводят кесарево сечение.
Специфика определений
Эклампсия и преэклампсия – состояния патологических нарушений в организме беременной женщины. Ни первый, ни второй недуг нельзя назвать самостоятельной болезнью, так как они являются следствием недостаточной функциональности систем и заболеваний внутренних органов. При этом их симптоматические проявления всегда сопровождаются нарушениями работы центральной нервной системы разной степени тяжести.
Эклампсия и преэклампсия – состояния, которые встречаются только у беременных, у женщин во время родов и в первые сутки после родоразрешения.
Состояние возникает как следствие нарушений взаимосвязи в цепочке мать-плацента-плод во время беременности. Причины и симптомы патологии разнятся, поэтому в мировой медицинской практике до сих пор нет единого подхода к ее классификации. Так, в акушерстве Америки, Европы и Японии подобные синдромы связывают с проявлениями артериальной гипертензии во время беременности. Российские медики считают, что подобные проявления – гестозы, вернее, их осложненные судорогами формы.
Преэклампсия – синдром, развивающийся во втором триместре беременности, с характерными признаками стойких гипертонических нарушений, которые сопровождаются отеками и появлением белка в моче.
Эклампсия – ярко проявляющаяся симптоматика нарушения функционирования головного мозга, главным признаком которого является приступ судорог, быстро переходящих в кому. Припадки судорог и коматозное состояние являются следствием сбоя функционирования центральной нервной системы из-за превышенных показателей артериального давления.
Профилактика
Для предотвращения эклампсии следует выполнять мероприятия, направленные на предупреждение позднего токсикоза у беременных. Они проводятся в третьем триместре беременности, включают следующие рекомендации:
- перед наступлением беременности важно вылечить хронические заболевания;
- регулярное посещение женской консультации во время вынашивания ребенка;
- контроль артериального давления;
- периодическая сдача мочи на определение уровня белка;
- выявление и своевременное лечение поздних гестозов;
- при повышении артериального давления нужно принимать лекарства, назначенные врачом;
- исключение стрессов и эмоциональных напряжений;
- соблюдение диеты;
- частые прогулки на свежем воздухе;
- качественный отдых и сон не менее 8 – 9 часов.
Профилактика почечной эклампсии заключается в предупреждении поздних токсикозов, правильном питании
Почечные эклампсические приступы – частое явление среди беременных женщин и пациентов, страдающих нефритами и другими патологиями почек. Положительный прогноз для пациента возможен при своевременном лечении эклампсии и ее грамотной профилактике. При отсутствии медицинской помощи нередко возникают тяжелые осложнения, смерть пациента.
Как лечить и можно ли избежать?
Сперва врач выслушивает жалобы пациента, на их основании ставит предварительный диагноз. Далее проводятся диагностические мероприятия, которые включают в себя:
- обследование с помощью УЗИ и МРТ, выявление аномальных зон;
- замеры давления;
- анализы крови и мочи.
Эклампсические приступы не имеют хронического характера и могут единожды проявляться, но это не означает, что заболевание исчезает. Приступов не будет, пока заболевание не пройдет определенную стадию, при которой проявляется отечность головного мозга. Поэтому важно на начальной стадии выявить эклампсию, чтобы избежать возможных осложнений.
При терапии зачастую используют кровопускание, в зависимости от состояния пациента также используют пункцию спинного мозга для быстрого снятия давления и отечности мозга. Для снятия судорог используют препараты:
Причина эклампсии почек при беременности полностью неясна, из-за этого методом прекращения судорог является досрочное родоразрешение. А также применяют другие методы:
- обеспечение покоя;
- дегидратационная терапия;
- устранение причин сосудистых спазмов;
- вдыхание насыщенного кислорода.
Вернуться к оглавлению
Эклампсия почечная вызывает такие осложнения:
- повреждение ЦНС;
- психозы;
- кровоизлияние;
- отеки головного мозга;
- тромбы;
- частичный или полный паралич.
Вернуться к оглавлению
Для предупреждения заболевания надо обращать внимание на проявления поздней интоксикации у беременных, а также проводить профилактические мероприятия у детей в возрасте от 7 до 9 лет. Врачи рекомендуют такие профилактические меры:
- своевременное лечение хронических или острых заболеваний;
- контроль давления;
- соблюдение правильного питания;
- минимизация стрессов;
- профилактические осмотры — не менее 1 раза в год, чаще при беременности;
- прием витаминных препаратов.
Если были первичные приступы, то рекомендуют снизить нагрузку на организм. Соблюдать режим отдыха, спать не менее 8 часов в день. А также почаще гулять на свежем воздухе. Успешность лечение заболевания зависит от терапии и правильных методов профилактики, если оставлять заболевание без внимания, возможно проявление тяжелых осложнений и летального исхода.
Об эклампсии беременных, к счастью, не знают большинство счастливых мамочек, так как подобное состояние встречается лишь у 0,05 % женщин. Однако среди проблем современного акушерства вопрос о диагностике и лечении этого недуга стоит как никогда остро и требует дальнейшего изучения, ведь отечественная и зарубежная гинекология трактует его по-разному.
Этому опасному состоянию предшествует его разновидность, называемая преэклампсией. Такие патологические изменения в организме фиксируются у 5-10% беременных женщин. Из нашей статьи вы узнаете, почему возникают эти опасные недуги, как их распознать и устранить.
Диагноз
При распознавании заболевания, вызвавшего коматозное состояние (приступ эклампсии), возможны затруднения. Они возникают, если больной оказывается под наблюдением врача или фельдшера не с начала заболевания почек (острого нефрита), а лишь в период эклампсического приступа. Диагноз облегчается, если известен анамнез и удается установить, что заболевание началось с характерных признаков острого нефрита: быстро развившиеся отеки, гипертония и гематурия. Эти симптомы дают возможность отличить почечную эклампсию от эпилептического припадка.
Симптомы при почечной эклампсии и эпилептических припадках сходны. И в том, и в другом случае приступ возникает внезапно. В обоих случаях отмечается прикусывание языка, непроизвольное мочеотделение, полная потеря сознания. Анамнестические данные, наличие артериальной гипертонии, отеки позволяют диагностировать эклампсию при остром нефрите. Для эпилепсии характерны рубцы на языке, указывающие на ранее имевшие место приступы.
Иногда при почечной эклампсии ошибочно ставится диагноз азотемической уремии. Дифференциальный диагноз при этих двух синдромах не представляет трудности. Основным заболеванием в первом случае является острый нефрит, тогда как азотемическая уремия развивается у больного хроническим нефритом. При эклампсии приступ возникает быстро и бурно, уремия же характеризуется длительным и медленным развитием. В моче больного с уремией постоянно определяется низкий удельный вес. При эклампсии выделительная функция почек не нарушена и моча имеет высокий удельный вес.
Кроме того, нетрудно обнаружить признаки азотемической интоксикации при уремии: запах мочи в выдыхаемом воздухе, выделительный гастрит и колит, малокровие. При эклампсии эти признаки отсутствуют. В крови при уремии всегда определяется повышенный остаточный азот. При эклампсии содержание остаточного азота крови не повышено, а если и отмечается его повышение, то на короткое время. Азотемия при почечной эклампсии бывает тогда, когда прекращается мочеотделение (анурия), но это кратковременное явление. С улучшением мочеотделения азотемия при эклампсии исчезает.
Почечная эклампсия наблюдается чаще в молодом возрасте. При кровоизлиянии в мозг у больных не отмечается приступа судорог. Кома развивается остро в течение нескольких секунд; лицо больного не бледно, а, наоборот, красно, гиперемировано. Появившиеся признаки гемиплегии (одностороннего паралича) быстро нарастают, тогда как при почечной эклампсии признаки параличей редко возникают и скоро исчезают. Мозговое кровоизлияние в молодом возрасте отмечается очень редко. В подавляющем большинстве случаев оно развивается у пожилых людей.
Специфика первой помощи
Учитывая то, что тяжелое состояние гестоза основывается на судорожном синдроме, без квалифицированной помощи медицинского персонала не обойтись. Методы лечения также будут назначены врачом, а алгоритм неотложной помощи при эклампсии будет следующим:
- Вызовите бригаду скорой медицинской помощи, сообщив диспетчеру о крайне тяжелом состоянии беременной женщины;
- Необходимо уложить пациентку на левый бок;
- Обложить женщину мягкими вещами: одеялами, подушками, пледами. Так можно предупредить травмирование во время припадка;
- В случае необходимости зафиксировать язык, чтобы он не запал;
- Между приступами судорог аккуратно устранить изо рта скопившиеся рвотные массы.
Чтобы устранить повторный приступ серийных припадков, можно ввести раствор магнезии внутривенно.
Возможности транспортировки определяются прибывшими медиками, а помощь будущей матери следует проводить в реанемобиле, так как для восстановления дыхания может понадобиться искусственная вентиляция легких. Там же проводят экстренные мероприятия по снижению показателей артериального давления.
На начальном этапе лечения для беременных и рожениц целесообразно использовать препараты, купирующие судороги и снижающие показатели артериального давления. Параллельно проводят купирование отечности, которая ухудшает общее состояние женщины.
Использование какого-то одного направления терапии только усугубит состояние больной: использование противосудорожных средств без нормализации артериального давления бессмысленно.
Проведение сульфата-инфузионной терапии включает в себя использование таких препаратов.
- Лекарства, устраняющие судороги:
- Экстренные (Дроперидол, Магнезия);
- Поддерживающие (Фулсед, Андакин);
- Усиливающие успокоительный эффект (Глицин, Димедрол).
- Препараты, снижающие показатели артериального давления:
- Экстренные (Нифедилин);
- Поддерживающие (Метилдопа).
Контролировать артериальное давление, принимая лекарственные средства, нужно в течение всей беременности. Все медикаментозные препараты применяют внутривенно или внутримышечно.
Если приступы тяжелые, плохо поддающиеся лечению, показано экстренное родоразрешение. К числу показаний к его проведению относят такие симптомы:
- Кровотечение из родовых путей;
- Отслойка плаценты;
- Гипоксия плода.
При этом к стимулированию родовой деятельности приступают после купирования приступа судорог, выбирая естественный метод родоразрешения, так как анестезия при кесаревом сечении может спровоцировать очередной приступ.
Во всех остальных случаях проводится терапия магнезией и назначенными лекарственными средствами до уточнения степени тяжести патологии и общего состояния здоровья матери и малыша.
Профилактика опасных состояний – важная составляющая сохранения здоровья будущей мамы. Профилактические меры применяют в таких случаях:
- У беременной уже наблюдались приступы эклампсии и преэклампсии в анамнезе;
- Приступы случались у близких родственниц женщины: мамы или сестры.
Профилактические мероприятия заключаются в использовании Аспирина с середины второго триместра (от 75 до 120 мг ежедневно по назначению врача) и средств, содержащих кальций (1 г в сутки).
Как проявляется синдром?
Длительность каждого приступа почечной эклампсии составляет несколько минут, но количество атак может быть различным. Развитие синдрома протекает в четыре этапа:
- Стадия предвестников (предсудорожная). Длится до 20-30 секунд, у больного начинается подергивание лицевой мускулатуры.
- Стадия тонических судорог (30 секунд). Переходят на все крупные мышцы тела, вследствие напряжения мышц.
- Стадия клонических судорог (2 минуты). Появление пены изо рта, активация судорог, потеря сознания, нарушения дыхания.
- Коматозная или разрешающая стадия. Больной может придти в себя, либо впасть в кому или погибнуть (исход зависит от оказанной помощи, тяжести течения эклампсии и т.д.).
Обычно заболевание развивается на пике острого гломерулонефрита , реже – уже после уменьшения отеков. На стадии предвестников, кроме отдельных подергиваний лицевых мышц, возможно появление головных болей, тошноты, нарушение зрения. В дальнейшем присоединяются рвота, усиление болевого синдрома, перед глазами мелькают «мушки», зрение затуманено. Может наблюдаться состояние оглушенности, одновременно растет давление и снижается частота сокращений сердца.
Во время судорог больной часто находится без сознания. Отмечается бледность и посинение кожи лица, хрипы, расширение зрачков, непроизвольное выделение кала, мочи, прикусывание языка. После возвращения сознания или выхода из комы у человека остается спутанность мыслей, речи, нарушения памяти, агрессивность, тревожность, часто временная потеря зрения. Позже основные мозговые функции восстанавливаются.
Клиника
Приступ почечной эклампсии чаще всего наступает неожиданно, когда острый нефрит в разгаре. При внимательном наблюдении за больным можно уловить ряд признаков, которые предшествуют приступу. Помимо головных болей, отмечается оглушенность, частая рвота, ригидность затылка. Перед приступом эклампсии (слово эклампсия по-гречески обозначает судороги) резко повышается артериальное давление, в моче увеличивается содержание белка. В других случаях приступы совпадают с нарастанием отеков.
Сам приступ начинается внезапными тоническими судорогами, на смену которым быстро приходят клонические судороги всего тела.
Кожные покровы больного до приступа бледны (имеют вид, характерный для острого нефрита), а во время него становятся цианотичными. Цианоз распространяется на шею. Вены на шее набухают. Глаза скошены в сторону. Зубы стиснуты, но сквозь них выделяется пенистая слюна, нередко окрашенная кровью, так как больной прикусывает язык. Во время приступа больной теряет сознание (находится в коме). Дыхание беспорядочное, то прерывистое, то храпящее (стерторозное), связанное с судорогами. Приступы длятся несколько минут и повторяются через 1/2—1 час. Эклампсические приступы при остром нефрите могут продолжаться в течение суток и больше. Помимо артериального давления, повышается и внутричерепное.
После приступа эклампсии больной, как правило, погружается в глубокий сон, а если иногда пробуждается, то с трудом ориентируется в окружающей обстановке. Только после приступа удается установить, что у больного наступила полная слепота или частичная потеря зрения — гемианопсия, которая связана с поражением центров зрения в головном мозгу. С прекращением приступов эклампсии в ближайшие 2 дня она проходит.